Cervikális rák
A Drugs.com által orvosilag felülvizsgált. Utolsó frissítés: 2020. okt. 12.
- Egészségügyi útmutató
- Betegségismertető
- Ápolási jegyzetek
- Medicinák listája
Mi a méhnyakrák?

A méhnyak egy kis, fánk alakú szerkezet. A hüvely felső részén helyezkedik el. Ez a méh bejárata.
A méhnyakrák a méhnyak külső rétegében kezdődik. Ezt a külső réteget méhnyakhámnak nevezik. A hámsejtekben apró elváltozások kezdődnek. Idővel a sejtek rákossá válhatnak és kontrollálatlanul növekedhetnek.
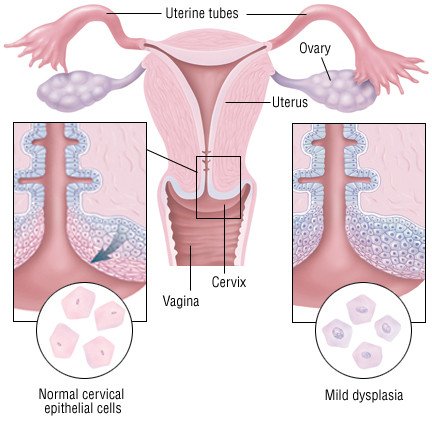
A méhnyakrák általában lassan növekszik. Akár 10 évig is megmaradhat a méhnyak burkában. Amint a méhnyakrák túllép ezen a rétegen, a közeli szövetekbe hatol. Ide tartozik a méh, a hüvely, a húgyhólyag és a végbél.
Majdnem minden méhnyakrákot a humán papillómavírussal (HPV) való fertőzés okoz. A HPV károsíthatja a méhnyakot bélelő sejteket. Néha a károsodás a sejtek génjeiben következik be, ami méhnyakrákhoz vezethet.
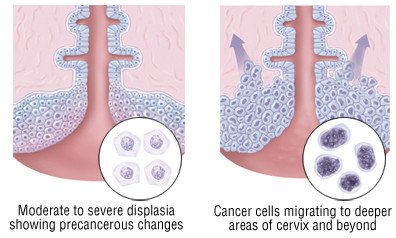
A HPV nagyon gyakori fertőzés a szexuálisan aktív nők körében. A HPV-vel fertőzött nőknek azonban csak kis részénél alakul ki méhnyakrák.
A dohányosoknál nagyobb a valószínűsége a méhnyak elváltozásának, ha HPV-vel fertőzöttek. A humán immunhiány vírussal (HIV) fertőzött nők szintén nagyobb kockázatnak vannak kitéve.
Tünetek
A méhnyakrák korai stádiumában nem okoz tüneteket. Amikor a méhnyakrák mégis tüneteket okoz, a nőnél előfordulhat:
- Vérrel színezett vagy elszíneződött hüvelyi folyás
- Szex után foltosodás
- Súlyosabb és/vagy elhúzódó menstruációs vérzés
- Menstruáció közötti hüvelyi vérzés
Ezek a tünetek nem jelentik azt, hogy méhnyakrákja van. Valójában egy nő számos okból tapasztalhatja ezeket a tüneteket.
Előrehaladottabb méhnyakrákot okozhat:
- Medencei fájdalom
- Az étvágytalanság
- Fogyás
- A vörösvértestek számának csökkenése (vérszegénység)
Diagnózis
A méhnyakrák diagnózisa általában kismedencei vizsgálattal kezdődik. Az orvos megvizsgálja a méhnyakát és a hüvelyét. Elvégzi a Pap-tesztet. A Pap-teszt során az orvos sejtmintát vesz az Ön méhnyakának felszínéről és csatornájából. A sejteket elküldi egy laboratóriumba vizsgálatra. A Pap-teszt egy gyors, fájdalommentes eljárás.
Ha a Pap-teszt kóros vagy esetleg rákos sejteket jelez, a nőgyógyász a következők közül egyet vagy többet elvégez:
- Nagyító eszközzel megvizsgálja a méhnyakát és a hüvelyét.
- Biopsziát végez. Orvosa egy kis szövetdarabot vesz ki a méhnyakból, amelyet laboratóriumban vizsgálnak meg.
- A méhnyak belső nyílásában lévő sejtekből kaparékot vesz.
- DNS-vizsgálatot végez a HPV-fertőzés ellenőrzésére.
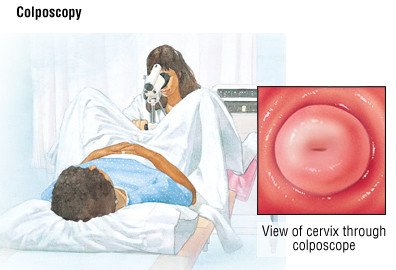
A DNS-vizsgálattal a HPV típusa is azonosítható. Ez azért fontos, mert a HPV egyes típusai nagyobb valószínűséggel okoznak rákot, mint mások.
A HPV DNS-tesztje utalhat a rák kialakulásának magasabb kockázatára. Ha ez a helyzet, orvosa javasolhatja, hogy hamarosan további vizsgálatokat végezzen. Azok a nők, akiknél alacsonyabb a kockázat, várhatnak néhány hónapot az utólagos PAP-kenet elvégzésével.
Várható időtartam
A méhnyakrák lassan növekszik, és évekig is eltarthat, amíg a közeli szövetekbe hatol. Azonban tovább fog növekedni, amíg nem kezelik.
Megelőzés
Majdnem minden méhnyakrákot HPV-fertőzés okoz. Jelenleg két HPV-vakcina áll rendelkezésre, amelyek a HPV fő méhnyakrákot okozó típusait célozzák. A vakcinák nem védenek a HPV minden típusa ellen.
A Betegségellenőrzési és Megelőzési Központ (CDC) azt javasolja, hogy minden nő 11 vagy 12 éves kortól kezdve kapja meg a HPV elleni vakcinát. Az idősebb lányokat és fiatal nőket 26 éves korukig szintén be kell oltani. Már kilencéves lányok is megkaphatják a vakcinát. A vakcinát két vagy három oltásból álló sorozatban adják be hat hónapon keresztül, attól függően, hogy milyen életkorban kezdték el az oltást.
A méhnyakrák korai felismerése drámaian növeli a gyógyulás esélyét. Ezért a Pap-teszt a megelőzés fontos része.
A méhnyakrák átlagos kockázatának kitett nőknek 21 éves korukban kell elkezdeniük a rendszeres szűrést Pap-teszttel. A PAP-kenetet 30 éves korig 3 évente egyszer kell elvégezni, amennyiben a korábbi PAP-kenetek normálisak voltak. A legtöbb szakértő a HPV-szűrés ellen ajánlja a 30 év alatti, átlagos méhnyakrákkockázatú nők esetében.
A 30 éves és idősebb nőknek több szűrési lehetőségük is van, ha korábban normális Pap-kenetük volt:
- Ötévente egyszer HPV-teszt
- Ötévente egyszer kombinált HPV- és Pap-teszt
- Háromévente egyszer Pap-teszt
A nőknek, akiknél a méhnyakrák kockázata fokozott, gyakrabban kell szűrést végezniük. Általában ez azt jelenti, hogy legalább évente egyszer. A kockázatot növelő kockázati tényezők közé tartoznak:
- HIV-fertőzés
- Az immunitást csökkentő betegségek vagy gyógyszerek
- Az anya terhessége alatt dietilstilbesztrol (DES) gyógyszert szedett
- Minden olyan korábbi méhnyakbiopszia, amely rákos sejteket mutatott
A méhnyakrák megelőzését segítő egyéb lépések:
- A szexuális partnerek számának korlátozása a HPV-nek való esetleges kitettség csökkentése érdekében.
- Vaginális szex során használjon óvszert (kivéve, ha csak egy olyan szexuális partnere van, akiről tudja, hogy nem fertőzött szexuális úton terjedő betegségekkel).
- Ha dohányzik, hagyja abba.
Kezelés
A rák stádiumát az határozza meg, hogy a rák milyen mértékben terjedt el. A kezelés a stádiumtól függ.
- A 0. stádiumú rák a felszíni rétegen belül marad.
- Az I. stádiumú rák a méhnyakon belül marad.
- A II. stádiumú rák a méhnyakon túlra terjed, de nem a medencefalra vagy a hüvely alsó részébe.
- A III. stádiumú rák a medence falába, a hüvely alsó részébe vagy a veséket a hólyaggal összekötő csövekbe terjed.
- A IV. stádiumú rák a kismedencén túlra terjed, vagy a hólyagot, a végbelet vagy mindkettőt érinti.
A 0. vagy I. stádiumú rák kezelésére vonatkozó javaslatai során orvosa figyelembe veszi, hogy szeretne-e gyermeket vállalni. A 0. stádiumú vagy I. stádiumú méhnyakrákkal diagnosztizált terhes nő a kezelést a szülés utánra halaszthatja.
A 0. stádiumú rákos nőt, aki még szeretne gyermeket vállalni, általában sebészeti beavatkozással kezelik a következők valamelyikének elvégzésére:
- Felmelegítik és elpárologtatják a felszíni szövetréteget
- Fagyasztják a hámszövetet, hogy elpusztítsák a kóros sejteket
- Műtéti úton eltávolítják a kúp…kúp alakú méhnyakszövet-darabot
- Eltávolítjuk a kóros sejteket a méhnyakból elektromos áram segítségével
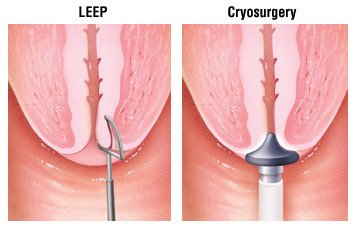
Az eljárások után két évig, a nőknek gyakori Pap-teszteket kell végezniük, hogy ellenőrizzék a kóros sejteket.
A terhességet tervező, I. stádiumú rákos nőknél az orvosok eltávolíthatnak egy kúp alakú méhnyakszövetdarabot. Azoknál a nőknél, akik nem terveznek teherbe esni, a minimálisan invazív I. stádiumú rák kezelése általában a teljes méheltávolítás. A teljes méheltávolítás a méh és a méhnyak eltávolítása.
A nagyobb I. és II. stádiumú rákok radikális méheltávolítást vagy sugárterápiát és kemoterápiát igényelnek. A radikális méheltávolítás a méh, a méhnyak, a petefészkek, a petevezetékek és a kismedencei nyirokcsomók eltávolítása. A műtét és a sugárkezelés közötti választás részben a nő korától és egészségi állapotától függ. Az orvosnak figyelembe kell vennie a betegnek a lehetséges mellékhatásokkal vagy szövődményekkel kapcsolatos aggodalmait is.
A III. és IV. stádiumú daganat szokásos kezelése a sugárkezelés és a kemoterápia kombinációja.
Mikor hívjon orvost
A következő tünetek bármelyikét jelezze orvosának:
- Hasi fájdalom
- Fogyás
- Szokatlan folyás a hüvelyből
- Vérfoltok vagy enyhe vérzés a szokásos menstruáció idején kívül
- jelentős fájdalom vagy vérzés szex közben
Ne feledje, hogy ezek a tünetek nem feltétlenül jelentik azt, hogy rákja van.
Az előrehaladott méhnyakrákban szenvedő nők esetében a jelentős hüvelyi vérzés azonnali orvosi ellátást igényel.
Prognózis
A túlélés attól függ, hogy a rákot milyen stádiumban fedezték fel és kezelték. A 0. stádiumú betegségben szenvedő nők csaknem 100%-a meggyógyul. Az 1. és 2. stádiumú betegségben szenvedő nőknek nagyon jó esélyük van a gyógyulásra. A gyógyulási arány lényegesen alacsonyabb, ha a méhnyakrákot későbbi stádiumban fedezik fel.
Tudjon meg többet a méhnyakrákról
A kapcsolódó gyógyszerek
- Méhnyakrák
IBM Watson Micromedex
- Cervikális rák
Mayo Clinic Reference
- Cervikális rák