Translational Biomedicine
Słowa kluczowe
Winkler’s disease, Chondrodermatitis Nodularis helicis, carcinoma.
List of Abbreviations
Chondrodermatitis nodularis chronica helicis (CNCH)
Tło
Choroba Winklera zwykle objawia się jako 3 do 10 mm guzki w spiralach lub antyspiralach. My opisujemy nietypową postać choroby Winklera jako duży guzek wyrastający z tragusa, prawie zamykający przewód słuchowy zewnętrzny (wielkość około 1,5 x 2,0 cm).
Prezentacja przypadku
19-letnia pacjentka zgłosiła się do nas z bolesnym obrzękiem w prawym uchu trwającym 1 tydzień. Początkowo był on wielkości główki szpilki i stopniowo powiększał się do obecnych rozmiarów po urazie przez samą pacjentkę.
Klinicznie prawa małżowina uszna wykazała twardą, czerwonoszarą masę w kształcie kopuły o wymiarach około 1,5×2,0 cm. (Ryc. 1). Surface was scaly in appearance, tender and does not bleed on palpation. Nie uwidoczniono błony bębenkowej, ponieważ masa całkowicie zamknęła przewód słuchowy zewnętrzny. Nie stwierdzono regionalnego powiększenia węzłów chłonnych.
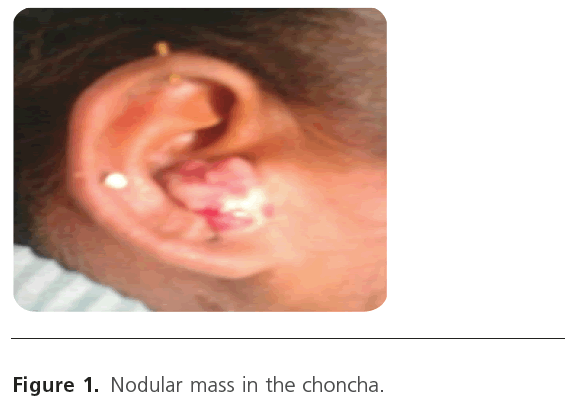
Rysunek 1: Guzowata masa w chrzęstniaku.
Zmianę wycięto in-toto w znieczuleniu miejscowym; leżąca u jej podłoża chrząstka tragalowa została odsłonięta, ale pozostała nienaruszona. Podczas zabiegu wystąpiło minimalne krwawienie, a surowy obszar został poddany kauteryzacji chemicznej. Próbka została wysłana do badania histopatologicznego. (Rycina 2).
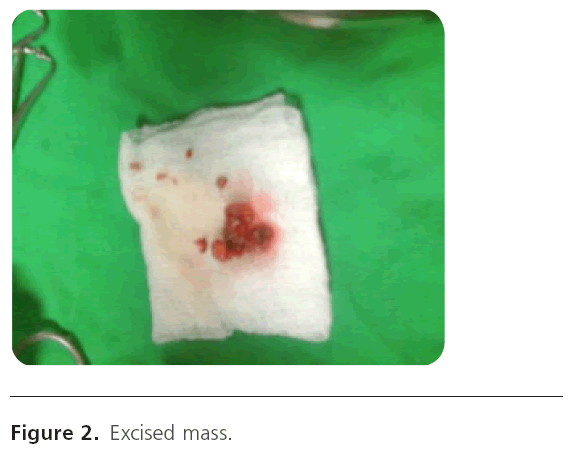
Rycina 2: Wycięta masa.
Diagnoza
Badanie histopatologiczne (Rycina 3 & 4), wykazuje fragmenty tkanki ziarninowej z widoczną proliferacją naczyń i gęstym naciekiem komórek jednojądrzastych z domieszką eozynofilów. Nałożony nabłonek płaski warstwowy wykazuje zmiany hiperplastyczne z akantozą, brodawczakowatością i hiperkeratozą z ogniskami owrzodzeń, zgłaszane jako cechy wybujałej tkanki ziarninowej i rozpoznawane jako Chondrodermatitis nodularis chronica helicis.
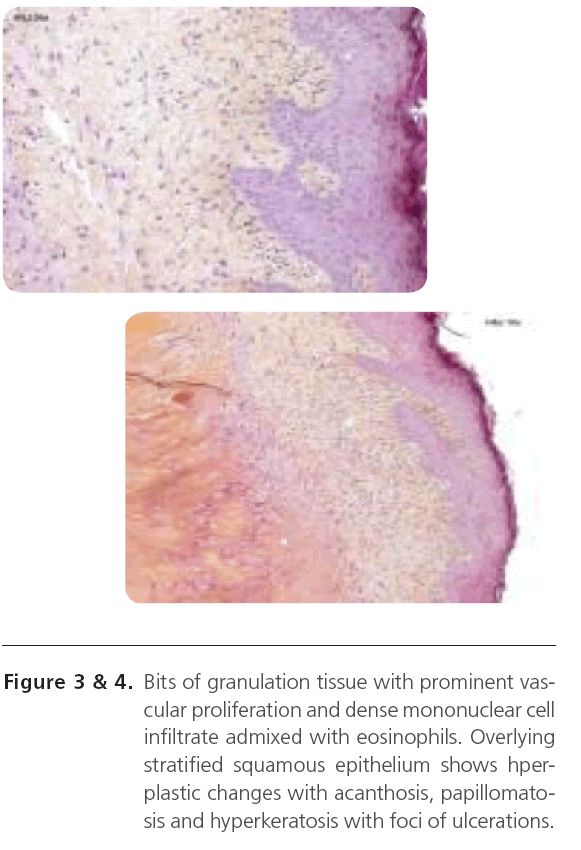
Ryc. 3&4: Kawałki tkanki ziarninowej z widoczną proliferacją naczyń i gęstym naciekiem komórek jednojądrzastych z domieszką eozynofilów. Overlying stratified squamous epithelium shows hperplastic changes with acanthosis, papillomatosis and hyperkeratosis with foci of ulcerations.
Treatment
The lesion was excited in-toto under local anaesthesia; underlying tragal cartilage was exposed but intact. Podczas zabiegu wystąpiło minimalne krwawienie, a surowy obszar został poddany chemicznej kauteryzacji.
Dyskusja
Chondrodermatitis nodularis chronica helicis (CNCH) opisuje niezbyt często występujący, bolesny, zapalny guzek ucha zewnętrznego.1-7 Większość przypadków dotyczy białych mężczyzn w średnim wieku lub starszych, którzy mają te guzki na zewnętrznej krawędzi małżowiny usznej.1-4,7 U kobiet i osób innych niż białe zauważono sporadyczne występowanie zmian w obszarach innych niż małżowina uszna, takich jak anty- i antytragus. Kilku badaczy uważa, że zmiany te są związane z urazem lub uszkodzeniem słonecznym. Guzki są częściej zgłaszane na prawym uchu, które jest uważane za preferowaną stronę odpoczynku podczas snu. Brak grubej, amortyzującej, podskórnej warstwy w małżowinie usznej może predysponować leżącą u jej podłoża chrząstkę do niedokrwienia i uszkodzenia spowodowanego uciskiem. Pomimo licznych teorii, dokładna przyczyna i patogeneza CNCH pozostaje niepewna. Nie ma wiarygodnych danych na temat częstości jej występowania, ale prawdopodobnie jest to częste schorzenie. Prawdopodobnie jest ona spowodowana głównie przez ucisk, w połączeniu z anatomią małżowiny usznej i jej ukrwieniem:
Początkowe uszkodzenie może być wywołane przez zapalenie, obrzęk i martwicę w wyniku urazu, zimna, uszkodzeń wywołanych czynnikami zewnętrznymi lub ucisku. Pinna ma stosunkowo mało tkanki podskórnej do izolacji i wyściółki. Tylko małe skórne naczynia krwionośne zaopatrują naskórek, skórę właściwą, perichondrium i chrząstkę. Te cechy mogą uniemożliwić odpowiednie gojenie i prowadzić do wtórnego zapalenia okołokostnego. Możliwe, że w grę wchodzą również zmiany w tętniczkach okołokostnych.
Wygląd kliniczny.
Guzki CNCH mają zwykle kształt kopuły, są twarde, czerwonoszare, z rumieniowym obrzeżem i mają wielkość od 3 do 10 mm. Powierzchnia zmiany często pokryta jest łuską lub skorupą na podłożu centralnego wgłębienia. Może być obecne owrzodzenie, a zmiana jest zwykle tkliwa nawet przy najmniejszym ucisku. Zmiany zwykle utrzymują się, rzadko dochodzi do samoistnej remisji. Zmiany nie rozwijają się złośliwie.
Lesions często wydają się powstawać spontanicznie, a pacjenci mogą nie odnosić się do konkretnej historii urazu. Guzki często powodują znaczny niepokój, a pacjenci często szukają porady lekarskiej, gdy ból zakłóca sen. Charakterystyczna lokalizacja, wygląd i ból zwykle pozwalają na postawienie właściwego rozpoznania. Badanie histologiczne może potwierdzić rozpoznanie, ale jest wykonywane głównie w celu wykluczenia raka.
Histologicznie, zmiany często wykazują zapalenie skóry i zwłóknienie związane z centralnym hiperkeratotycznym korkiem lub owrzodzeniem i skorupą. Brzegi owrzodzeń często wykazują hiperplazję, ale Hurwitz zauważył, że jedna trzecia z 84 zmian nie miała owrzodzeń. Chrząstka pod ziarniniakową i włóknistą skórą właściwą często jest uszkodzona, krwotoczna, a nawet martwicza, chociaż czasami może wydawać się nieuszkodzona. Zmiany w Chondrodermatitis nodularis chronica helicis mogą rozpoczynać się jako zapalenie okołokostkowe, rozszerzające się na zewnątrz i obejmujące skórę. Jest możliwe, że zapalone mieszki włosowe w skórze mogą być centralnym elementem procesu patologicznego.
Możliwości leczenia.
Niezwykły charakter CNCH i wysoki wskaźnik nawrotów tego łagodnego schorzenia spowodowały powstanie szerokiej gamy opcji leczenia chirurgicznego i niechirurgicznego.2, 6 Opcje niechirurgiczne obejmują krioterapię, miejscowe stosowanie kortykosteroidów, miejscowe maści z antybiotykami, śródskórne wstrzykiwanie kolagenu i śródskórne wstrzykiwanie kortykosteroidów. Opcje chirurgiczne są ogólnie uważane za leczenie z wyboru i obejmują resekcję klinową skóry i chrząstki z zamknięciem szwami; łyżeczkowanie i elektrokauteryzację; terapię ablacją laserem dwutlenku węgla; oraz wycięcie zmiany skórnej, a następnie resekcję skalpelem, łyżeczkowanie lub elektrochirurgiczne leczenie leżącej pod nią chrząstki.
Dermatolodzy i chirurdzy laryngolodzy mogą wymagać wykonania biopsji zmian CNCH w celu wykluczenia obecności innych stanów, takich jak rak. Jako wstępną interwencję diagnostyczną i terapeutyczną często zaleca się biopsję goleni, a następnie leczenie podstawy rany. Miękka, martwicza, leżąca u podłoża chrząstka może być usunięta przez energiczne wyłyżeczkowanie. Doniesienia sprzed 1960 roku sugerują, że nawroty po tej technice wynoszą ponad 20%. Wykonywano również bardziej agresywne zabiegi na leżącej pod spodem chrząstce. Kromann i wsp. odnotowali 31% nawrotów wśród 142 pacjentów leczonych wyłyżeczkowaniem, a następnie elektroresekcją (ablacją elektrochirurgiczną) leżącej pod spodem chrząstki. Z powodzeniem leczyliśmy tego pacjenta, stosując modyfikację techniki golenia skóry, a następnie kauteryzację podstawy azotanem srebra.
Wycięcie chirurgiczne pozostaje cechą charakterystyczną terapii CNCH. Niestety, nawroty są częste, jeśli nie zostaną usunięte wszystkie miejsca zapalenia. Nawet jeśli wykonuje się szerokie wycięcie chrząstki, nawroty pojawiają się u 10% pacjentów na krawędziach wyciętej chrząstki. Uszkodzenie chrząstki pod guzkiem dotyczy zwykle tylko jednej powierzchni chrząstki, dlatego niektórzy lekarze zalecają zabieg częściowego wycięcia chrząstki, a nie wycięcie małżowiny usznej na wylot lub klinowo. Lawrence jest zwolennikiem usuwania tylko uszkodzonej chrząstki, a następnie zamykania płata skóry nad wyciętą chrząstką. Lawrence odnotował doskonałe wyniki kosmetyczne i wyleczenie u 34 (74%) z 46 pacjentów.
Wskazówki do zapamiętania
– Chondrodermatitis nodularis chronica helicis jest rzadkim schorzeniem dermatologicznym, które może objawiać się u dermatologa lub laryngologa jako bolesny guzek na uchu.
– Prawidłowa identyfikacja zmiany i wykluczenie raka skóry małżowiny usznej pozwoli na właściwe leczenie.
– Dermatolog może początkowo podjąć próbę leczenia miejscowego lub iniekcyjnego, ale zwykle wymagane jest leczenie chirurgiczne.
– W celu usunięcia bolesnego guzka można wykonać kilka dość prostych zabiegów wycięcia, ale dodatkowe leczenie leżącej u jego podłoża chorej chrząstki zapewni najwyższe wskaźniki wyleczenia.
Podziękowania
MVJ Medical College and research Hospital, Bangalore.
- Wade TR (1979) Chondrodermatitis nodularis chronica helicis: przegląd z naciskiem na steroidoterapię. Cutis 24:406-409.
- Habif TP (1996) Clinical Dermatology: A Colour Guide to Diagnosis and Therapy. 3rd ed. St Louis, Mosby: 643.
- Hurwitz RM (1987) Painful papule of the ear: a follicular disorder. J Dermatol Surg Oncol; 13:270-274.
- Greenbaum SS (1991) The treatment of chondrodermatitis nodularis chronica helicis with injectable collagen. Int J Dermatol; 30:291-294.
- Coldiron BM (1991) The surgical management of chondrodermatitis nodularis chronica helicis. J Dermatol Surg Oncol; 17:902-904.
- Munnoch DA, Herbert KJ, Morris AM. (1996) Chondrodermatitis nodularis chronica helicis et antihelicis. Br J Plast Surg.; 49:473-476.
- Long D, Maloney ME (1996) Surgical pearl: surgical planing in the treatment of chondrodermatitis nodularis chronica helicis of the antihelicis. J Am Acad Dermatol; 18:761-762.
- Kromann N, Hoyer H, Reymann F (1983) Chondrodermatitis nodularis chronica helicis leczony kiretażem i elektrokauteryzacją: follow-up 15-letniego materiału. Acta Derm (Stockh); 63:85-87.
- Sinclair P (1996) Excision technique for chondrodermatitis nodularis helicis. Australas J Dermatol; 37:61.
- Beck MH. (1985) Treatment of chondrodermatitis nodularis helicis and conventional wisdom? Br J Dermatol; 113:504-505.
- Karam F, Bauman T (1988) Carbon dioxide laser treatment for chondrodermatitis nodularis chronica helicis. Ear Nose Throat J; 67:757-763.
- Kitchens GG (1989) Auricular wedge resection and reconstruction. Ear Nose Throat J; 68:673-683.
- Lawrence CM (1991) The treatment of Chondrodermatitis nodularis with cartilage removal alone. Arch Dermatol; 127:530-535.