Białe znamię gąbczaste
BY NANCY W. BURKHART, BSDH, EdD
Białe znamię gąbczaste jest składnikiem chorobowym grupy chorób dziedzicznych, które powodują biały, obustronny, zrogowaciały wygląd typowo pojawiający się na błonie śluzowej policzków. Termin używany dla tego typu genetycznie wywołanych zmian w obrębie rodziny zmian białych to genokeratozy. Białe znamię gąbczaste (WSN) jest chorobą dziedziczoną autosomalnie dominująco, która jest spowodowana mutacją pewnych genów keratyny.
Keratyna jest białkiem strukturalnym komórek nabłonkowych. Występuje defekt w prawidłowej keratynizacji (keratyna 4 i keratyna 13), który jest wyrażony w keratynocytach nadbazalnych błony śluzowej policzków, nosa, przełyku i tkanki anogenitalnej. Zaburzenie to jest również najczęściej znane jako rodzinna dysplazja błon śluzowych, dziedziczna leukokeratoza, złuszczający obrzęk błon śluzowych oraz jako choroba Cannona (opisana w 1909 roku przez Hyde’a i nazwana w 1935 roku przez A. B. Cannona).
Chociaż diagnoza jest zwykle stawiana w dzieciństwie, pacjenci mogą wykazywać łagodniejszą postać we wczesnych latach życia, a zaburzenie może być rozpoznane u dorosłych znacznie później. Chociaż rzadkie, występujące u mniej niż 1 na 200,000, w ostatnich latach rodziny stały się bardziej świadome genetycznego związku z WSN. Dzięki lepszym wywiadom pediatrycznym, czynnik genetyczny jest zwykle rozpoznawany we wczesnym okresie życia.
Wygląd kliniczny: Pacjent będzie wykazywał ciężkie białe płytki głównie na błonie śluzowej policzków i warg, które są bezobjawowe. Białe blaszki mogą pojawić się również na dnie jamy ustnej, języku i błonie śluzowej wyrostka zębodołowego, rzadko występują na podniebieniu. Ciężka, pogrubiała tkanka może utrudniać żucie. Mniej powszechne obszary, takie jak błona śluzowa nosa, przełyku, krtani i narządów płciowych mogą być dotknięte.
Po obejrzeniu pod mikroskopem, tkanka wykazuje akantozę lub ciężkie pogrubienie warstwy komórek kłujących nabłonka. Sprzyja to powstawaniu grubej białej warstwy, która jest bardzo charakterystyczna dla WSN. Inną zauważalną cechą jest cytoplazmatyczne prześwitywanie komórek nabłonka, które rozpozna patolog.
Diagnoza różnicowa: Klinicysta początkowo wykluczyłby:
– Leukoplakię
– Obrzęk leukoidalny
– Liszaj płaski
– Uszkodzenia tkanki związane z tytoniem, takie jak tytoń do plucia i betel quid
– Oparzenia chemiczne i oparzenia związane z temperaturą
– Kandydozę potwierdzoną przez hodowlę (z Candida albicans, klinicysta jest w stanie zetrzeć białą blaszkę z tkanki, ale WSN nie zetrze się za pomocą gazy)
– Morsicatio buccarum (należy dokładnie wypytać pacjenta o ten nawyk)
– Dziedziczna łagodna dyskeratoza śródnabłonkowa (zespół Witkopa i Von Sallmana)
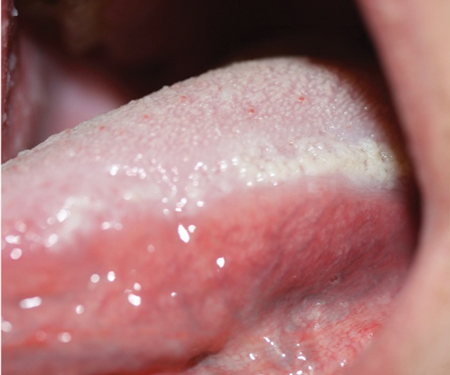
Zdecydowanie białe znamię gąbczaste. Dzięki uprzejmości Doron Aframian, DMD, PhD.
Inne białe zmiany, które mogą być wykluczone po dokładnym przeglądzie historii zdrowia obejmowałyby rogowacenie tabakierowe i zwłóknienie podśluzówkowe jamy ustnej. Ponieważ oba te schorzenia są związane z tytoniem, staranne przesłuchanie pacjenta powinno określić, czy te nawyki będą na szczycie listy różnicowej.
Chociaż powyższe rozważania są prawdopodobnie najbardziej logiczne, rak jamy ustnej nigdy nie powinien być wykluczany, dopóki nie zostanie udowodnione, że jest inaczej. W niepotwierdzonych przypadkach zawsze konieczne jest wykonanie biopsji, aby wykluczyć nowotwór złośliwy i inne wcześniej wymienione zaburzenia.
Perspektywa medycyny jamy ustnej: W przypadku postawienia ostatecznej diagnozy WSN rokowanie jest doskonałe i nie jest konieczne dalsze leczenie zmian w jamie ustnej. Interwencja może nastąpić, jeśli tkanka jest tak zgrubiała lub gęsta, że zaczyna wpływać na żucie u pacjenta.

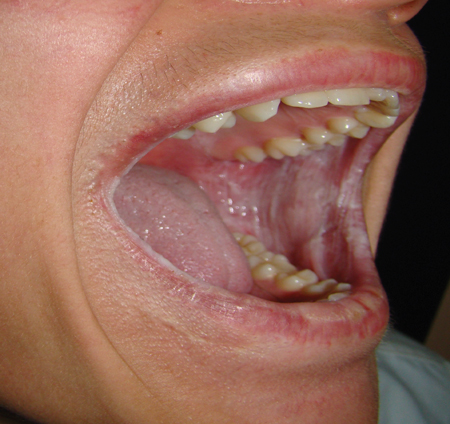
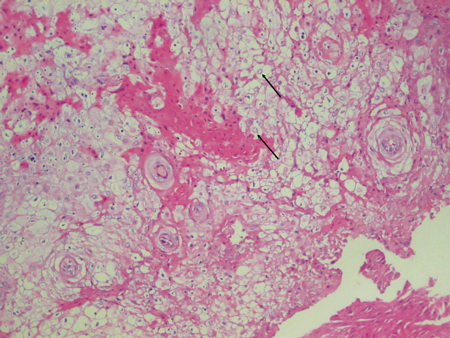
Obrazy dzięki uprzejmości Murat Songu, MD, oddział otorynolaryngologii, Szpital Dziecięcy im. dr. Behcet Uz Children’s Hospital w Izmirze, Turcja.
Kilka opisanych w literaturze metod leczenia, które wykazały poprawę u niektórych pacjentów, to różne witaminy, leki przeciwhistaminowe, płyny do płukania ust z chlorheksydyną, niektóre antybiotyki i nystatyna. Jednak wyniki te były bardzo ograniczone i korzystne tylko dla wybranych pacjentów. Niektórzy badacze uważają, że zmienione tkanki sprawiają, że grzyby i bakterie są bardziej trwałe i znajdują schronienie w tkankach.
Więc jeśli stan ten jest całkowicie łagodny, dlaczego stomatolog powinien być zaniepokojony wyglądem klinicznym białego znamienia gąbczastego? Stan ten jest często błędnie diagnozowany, co prowadzi do niepotrzebnego leczenia.
W przypadku niektórych pacjentów błędna diagnoza prowadzi do niepotrzebnej operacji. Dzieci były leczone z powodu kandydozy lekami przeciwgrzybiczymi w celu leczenia białych plam. Gdy obszary te nie ustępują, zwykle wykonuje się dalsze badania i ostatecznie okazuje się, że jest to białe znamię gąbczaste. W literaturze omawiane są doniesienia dotyczące starszych dorosłych, którzy mogą nie wiedzieć, że białe blaszki są białymi gąbczastymi znamionami. W przypadku osób dorosłych często pojawiają się skargi dotyczące kwestii estetycznych związanych z wyglądem języka, warg lub innych tkanek jamy ustnej, które są widoczne dla innych. Zgłaszana jest również zmieniona tekstura tkanek, ponieważ grubość może zwiększać się z czasem.
Ponieważ WSN jest zwykle rozpoznawane w dzieciństwie, klinicysta może nawet nie brać pod uwagę, że dorosły pacjent może wykazywać objawy WSN. Szczegółowy wywiad, znajomość możliwych etiologii i umiejętność uważnego słuchania pomogą lekarzowi w ustaleniu właściwego postępowania.
Jak zawsze, zadawaj dobre pytania i zawsze słuchaj swoich pacjentów. RDH
1. DeLong L, Burkhart NW. General and Oral Pathology for the Dental Hygienist. 2nd Ed. 2013; Wolters Kluwer Health:Lippincott Williams & Wilkins, Baltimore.
2. Dadlani C, Mengden S, Kerr AR. (2008) White sponge nevus. Dermatology Online Journal, 14(5). Retrieved from: http://escholarship.org/uc/item/768308n1
3. Pinto A, Haberland CM, Baker S. Dent Clin North Am 58(20: (2014) 437-453.
4. Songu M, Adibelli H, Diniz G. (2012), White sponge nevus: Clinical suspicion and diagnosis. Pediatr Dermatology, 29(4): 495-497. doi: 10.1111/j.1525-1470.2011.01414.x
5. Vucicevic-Boras V, Cekic-Arambasin A, Bosnjak A. White Sponge Nevus. Acta Stomat Croat: Case Report 2001;291-292.
NANCY W. BURKHART, BSDH, EdD, jest adiunktem w departamencie periodontologii, Baylor College of Dentistry i Texas A & M Health Science Center, Dallas. Dr Burkhart jest założycielką i współprowadzącą International Oral Lichen Planus Support Group (http://bcdwp.web.tamhsc.edu/iolpdallas/) oraz współautorką książki General and Oral Pathology for the Dental Hygienist. Była laureatką nagrody Crest/ADHA w 2006 roku. W 2012 roku została wyróżniona tytułem Mentor of Distinction przez Philips Oral Healthcare i PennWell Corp. Jej strona internetowa z seminariami na temat chorób błony śluzowej, raka jamy ustnej i patologii jamy ustnej to www.nancywburkhart.com. Można się z nią skontaktować pod adresem [email protected].
.