Kétoldali teljes tüdőmosás pulmonális alveoláris proteinózisban – Egy retrospektív vizsgálat
Bevezetés
A pulmonális alveoláris proteinózis (PAP) egy ritka diffúz tüdőbetegség, amelynek három klinikai formája van, veleszületett, szerzett (idiopátiás) és másodlagos, amelyet a granulocita-macrofág kolónia-stimuláló faktor (GM-CSF) aktivitásának hiánya miatt nagy mennyiségű foszfolipoproteinszerű anyag felhalmozódása jellemez az alveolusokban1-14 (ábra). 1). Ez kóros makrofágfunkcióval és a surfactant tüdőből való károsodott kiürülésével jár együtt. A PAP prevalenciája 3,7 eset/egymillió, a férfiak túlsúlyban vannak (4:1 férfi/nő arány), és az esetek 80%-át az élet harmadik és negyedik évtizedében jelentik.6
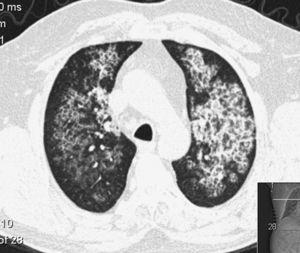
CT-vizsgálat egy tüdőalveoláris proteinózisban szenvedő betegről. Figyeljük meg a megvastagodott interlobaris septa-t az átláthatatlan parenchymán belül, amely “őrült burkolási” mintázatot eredményez.
A teljes tüdő lavage (WLL), amelyet az 1960-as években vezettek be,3,4,7,10,15 még mindig az arany standard kezelés.6 A leggyakoribb eljárás az egyoldali WLL, amelynek során a mosást mindkét tüdőben különböző, napokkal/hetekkel elválasztott ülésekben végzik. A kétoldali szekvenciális WLL ugyanazon kezelési ülésben azonban vonzó alternatíva, mivel lényegesen kevesebb időt vesz igénybe, kevesebb kellemetlenséget okoz a betegnek, és költséghatékonyabb.
A hatékonyságát nemcsak a lipoproteinszerű anyag eltávolításának tulajdonítják az alveoláris terekből, hanem a GM-CSF-ellenes antitestek, az alveoláris makrofágok és a II. típusú hámsejtek eltávolításának is. Ez a terápiás eljárás akkor jöhet szóba, ha a beteg a mindennapi tevékenységek jelentős korlátozásáról számol be és/vagy pO2
60mmHg, P(A-a)O2 ≥40mmHg és ≥10%-os söntfrakciójú hipoxémiát észlel.12
Kórházunkban 2010-ben végeztük el az első WWL-t, és öt egyoldali WLL után áttértünk a szekvenciális kétoldali WWL programra.
A jelen beszámoló célja a kétoldali WLL technika leírása, valamint biztonságosságának és hatékonyságának megvitatása.
Módszerek
A retrospektív vizsgálatban három felnőtt beteg orvosi jelentéséből gyűjtöttünk demográfiai és klinikai adatokat. Az alkalmazott standard technika a Royal Brompton Hospital (London) technika protokolljának módosított változata volt.6,10
Az eljárás során folyamatosan monitorozták az elektrokardiográfiát, a pulzoximetriát (SatO2), az invazív vérnyomást, a centrális vénás nyomást (CVP), a vizeletürítést, a kapnográfiát, a légzési térfogatokat, a bispektrális indexet (BIS) és a centrális hőmérsékletet, valamint óránként artériás vérgázmérést (ABG) végeztek. Teljes intravénás anesztéziát (TIVA) végeztek, hogy az anesztézia mélységét az eljáráshoz tartozó lélegeztetési ingadozásoktól függetlenül lehessen kezelni. A kurarizálást a teljes eljárás során fenntartották. Bal oldali kettős lumenű tubust (DLT) vezettek be, a lehető legnagyobb méretet választva a tüdőizoláció biztosítása, valamint a ventiláció és a WLL hatékonyságának elősegítése érdekében. Helyes helyzetét fiberoptikus bronchoszkópiával igazoltuk, és mértük a mandzsetta nyomását, hogy megelőzzük a lavagefolyadék kontralaterális szivárgását.11
A megfelelő alveoláris denitrogenizáció és a légbuborékok előfordulásának biztosítása érdekében 5 percig 100%-os FiO2-vel előoxigenizálást végeztünk, ami ronthatná a lipoproteinszerű anyag eltávolítását az alveolusokból. Megkezdtük az egylégúti lélegeztetést, és ellenőriztük a tüdőizolációt. A betegeket nyomásvezérelt lélegeztetéssel lélegeztették, 30cmH2O alatti nyomásértékkel. Az instillálandó sóoldat mennyiségét a funkcionális maradékkapacitás (FRC) műtét előtti mérései alapján számították ki. A jobb tüdő térfogatát az FRC 3/5-ével, a bal tüdőét pedig az FRC 2/5-ével számoltuk (az első ciklusban kisebb térfogatot csepegtettünk). A sóoldatot gravitációs hatás alatt, legfeljebb 40 cm magasságból, a középső tengelyvonal felett kell beadni, hogy megelőzzük a barotraumát és a lélegeztetett tüdőbe történő szivárgást10. Bár egyes beszámolók 30°-os oldalsó dekubitusos fekvést írnak le annak érdekében, hogy megőrizzék a függő lélegeztetett tüdő ventiláció/perfúzió arányát, ez növeli a kontralaterális tüdő elárasztásának valószínűségét, ezért mi a háti dekubitusos fekvést részesítettük előnyben, fordított trendelenburgi és trendelenburgi fekvéssel, hogy megkönnyítsük a gravitációs instillációt és a meleg sóoldat eltávolítását a tüdőből6,11. Ezt a pozicionálást választottuk, amikor kétoldali WLL-t végeztünk (2. ábra).
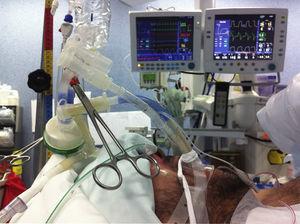
A WLL technikájának ábrázolása.
Amikor a kezdetben tejszerű kiáramlás kevésbé sűrűvé vált, a drenázst a térfogat felénél megszakították, és több ciklus manuális lélegeztetéssel, 5-10 mmHg nyomáskorlátozású CPAP-szeleppel (“Bingisser-módosítás”) lehetővé tették az alveolusok manuális ütögetését. Ez a manőver nagymértékben fokozza a lipoproteinacealis clearance-t.12,14 A lavage-ciklust addig ismételtük, amíg a lavage kiáramlása limpiddé nem vált (3. ábra). Mivel az eljárás során a folyadék lavage volumene nagy, fennáll a hipotermia nagy kockázata. A testhőmérséklet megőrzése kulcsfontosságú, és azt 37 °C-os felmelegített lavázsfolyadékkal és melegítő takaróval kell fenntartani.

A tejszerű folyadék alakulása az eljárás során.
Az első tüdő sikeres átmosása után óvatosan leszívták és újbóli kitágítását végezték, kezdetben kétoldali, majd egyoldali lélegeztetéssel. Az 1 órás lélegeztetés után a tüdő compliance és a vérgázanalízis adatait ellenőriztük. Ha a mosott tüdő biztosítani tudta a beteg gázcsere-szükségletét, akkor a kontralaterális WLL-t kezdeményezték, megismételve a fent leírt eljárásokat.8
A beavatkozás végén a maradék sóoldatot száloptikás bronchoszkópián keresztül leszívták, és a kétoldali lélegeztetést folytatták. A kettős lumenű tubust ezután endotracheális tubusra cseréltük, és a beteget éjszakai megfigyelésre a lábadozó egységbe szállítottuk.
Eredmények
Bilaterális WWL-t végeztünk három felnőtt betegnél, 2 férfi és 1 nő, átlagéletkoruk 43,6 év (tartomány 39-47 év) (1. táblázat), mindannyian 60 mmHg alatti nyugalmi hipoxiával.
A kétoldali WWL-be instillált és megtartott sóoldat mennyisége.
| Lavages | Térfogat (L) Jobb tüdő | Térfogat (L) Bal tüdő | |||
| Instillálva. térfogat (L) | Pozitív egyenleg (mL) | Instillált térfogat (L) | Pozitív egyenleg (mL) | ||
| 1. | 9.2 | 470 | 11. 8 | 510 | |
| 2. | 15. 3 | 530 | 10. 7 | 450 | |
| 3. | 14.0 | 600 | 10.8 | 550 | |
| 4. | 13.5 | 500 | 10.6 | 350 | |
| 5. | 15. | 15.5 | 930 | 11.1 | 480 |
| 6. | 15.5 | 820 | 15.3 | 900 | |
Az első beteg férfi, 39 éves, dohányos, pék, akinél az első WLL előtt egy hónappal PAP-t diagnosztizáltak a klinikai, radiológiai és BAL jellemzők és a szérum GM-CSF antitestek jelenléte alapján. A betegség megjelenésekor a HRCT-vizsgálaton megfigyelt kiterjedt kétoldali tüdőérintettséghez társuló légzési elégtelenség volt, és kétoldali WLL-t végeztek 9,2 és 11,8 liter sóoldat befecskendezésével a jobb, illetve a bal tüdőbe. Rövid klinikai, funkcionális és radiológiai javulás után a beteg állapota romlott a radiológiai tüdőáttétek és a légzési elégtelenség terjedésével. A klinikai állapotromlás egybeesett a munkahelyére való visszatéréssel. Valójában a sütőipari lisztet potenciális kiváltó tényezőként írták le.16 Három hónappal később egy második kétoldali WLL-t végeztek, majd 15,3 és 10,7 l sóoldatot csepegtettek be. Ezt az eljárást és a korábbi munkakörnyezet megszűnését követően a beteg klinikai stabilitása megmaradt.
A második WLL alávetett beteg egy 47 éves, gazdálkodó, nemdohányzó, társbetegségek nélküli nő volt, akinél az első WLL előtt egy hónappal a klinikai, radiológiai és BAL jellemzők és a szérum GM-CSF antitestek jelenléte alapján a PAP diagnózisát állították fel. A klinikai megjelenés nagyon hasonló volt az első betegéhez, terhelésre jelentkező nehézlégzéssel és légzési elégtelenséghez társuló száraz köhögéssel, valamint a HRCT-vizsgálaton széles kétoldali őrült burkolatmintázatú opacitásokkal. A diagnózis felállítása után WLL-t végeztek 14 és 10,8 liter sóoldat befecskendezésével a jobb és a bal tüdőbe. Rövid kezdeti klinikai javulást követően 1,5 hónappal később újabb WLL-nek vetették alá, mivel tünetei fokozódtak, és paO2
60mmHg volt. Ezzel az eljárással összesen 13,5 és 10,6 l-t csepegtettek a jobb, illetve a bal tüdőbe. Négy hónappal később egy harmadik WLL-t végeztek klinikai állapotromlás miatt, és ekkor 15,5 és 11,1 l-t csepegtettek a jobb, illetve a bal tüdőbe (4. ábra). Ezt a beavatkozást követően a beteg klinikai, funkcionális és radiológiai stabilitást ért el.

A kétoldali WLL szekvenciális mintái.
A harmadik bevont beteg egy 45 éves, volt dohányos, gumigyári munkás férfi volt, akinél a nocardia okozta agyi tályog kivizsgálása és kezelése során PAP diagnózist állapítottak meg. A másik két beteghez hasonlóan a diagnózist a szérum GM-CSF-antitestekkel társuló radiológiai és BAL-típusos jellemzők alapján állították fel. Két évvel korábban azonban már volt egy korábbi mellkasi HRCT-vizsgálata, melyen kétoldali őrült burkolati mintázatot mutatott. Egy évvel a diagnózis felállítása után tünetei fokozódtak, terhelésre jelentkező nehézlégzéssel és légzési elégtelenséggel (paO2-57mmHg), ezért WLL-nek vetették alá 15,5 és 15,3 sóoldat jobb, illetve bal tüdőbe történő befecskendezésével. Ezt az eljárást követően jelentős klinikai, funkcionális és radiológiai javulást ért el.
Mind a hat WLL-eljárást a megállapított protokoll szerint végezték el, jelentősebb szövődmények nélkül.
Az óránkénti gázmérés a megfelelő oxigenizáció és ventiláció biztosítására összpontosított. A beteg gázometriai értékeit az eljárás során végig könnyen fenntartották, a pCO2 55 mmHg alatt volt, a SpO2 pedig tartósan az aktuális beteg saját értékei felett volt, annak ellenére, hogy fekvő helyzetben volt (2. táblázat) (5. ábra). Valójában minden kétoldali WWL-nek alávetett betegnél megfigyeltük a metabolikus acidózis fokozatos beépülését az eljárás során. Ez a metabolikus acidózis a műtét utáni első órákban visszafordult, és ezt követően nem azonosítottunk társbetegségeket.
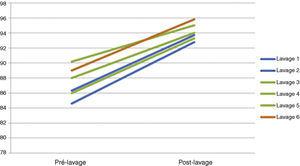
SatO2 mérés alakulása a teljes tüdőmosások során.
A Bingisser-manőver során átmeneti nehézséget figyeltünk meg a térfogati lavage visszanyerésében (hozzájárulva a pozitív folyadékmérleghez), de a lavage sűrűségének nyilvánvaló növekedését.
Minden esetben megfigyeltünk egy epizódot a kontralaterális lavage extraváziójában. Minden eljárás során a testhőmérsékletet 36 és 37 °C között tartottuk. Az eljárás átlagos időtartama 8 óra volt (tartomány 7 óra 32-9 óra 41 perc).
Az extubációig eltelt idő a klinikai és vérgázanalízis alakulásának megfelelően változott, és minden beteget sikeresen extubáltak 18 óra után.
Az eljárások után valamennyi beteg funkcionális képessége és napi tevékenysége jelentősen javult, amit a klinikai tünetek és tünetek, valamint a légzésfunkciós vizsgálatok és a gázmérési adatok is dokumentáltak.
Megbeszélés
Ezzel a rövid közleménnyel hat kétoldali szekvenciális WLL-eljárást írtunk le, amelyeket három PAP-betegségben szenvedő betegnél végeztünk, alátámasztva klinikai hatékonyságát és biztonságosságát.
A jelentős invazivitása ellenére a WLL továbbra is az ajánlott kezelés PAP-ban, és mindeddig az egyetlen olyan terápiás módszer, amelynek hatékonysága bizonyított. Valójában, ha egy PAP-beteg légzési elégtelenséggel és kiterjedt képalkotó opacitásokkal jelentkezik a HRCT-vizsgálaton, ez az eljárás kötelező. A WLL drága és időigényes technika, multidiszciplináris megközelítést igényel, és ez, valamint a PAP ritkasága magyarázza, hogy ezt az eljárást csak kevés központban végzik. A kétoldali WLL választása jobb betegkomfortot, a költségek és az idő csökkentését, valamint a klinikai hatékonyság fenntartását jelenti.
A bevont három beteg tipikus PAP-esetnek tekinthető, bár voltak különbségek. Kettőjüknél a betegség akut formában jelentkezett, és a diagnózis felállítása után volt szükség WLL-re, míg a másikuknál a betegség lefolyása során került sor erre az eljárásra. Míg ezt a harmadik beteget csak egy WLL-nek kellett alávetni, addig a másik kettőnél több WLL-re volt szükség, pontosabban két és három eljárásra.
A második tüdőmosás elvégzésének döntő tényezője, hogy az első mosott tüdőventilláció visszanyerte-e a beteg szükségleteinek biztosításához elegendő kapacitását. Emiatt, ha nincs laterális túlsúly, a nagyobb tüdőt, a jobb tüdőt választjuk első mosásra. A barotrauma megelőzése érdekében a maximális belégzési nyomást 30 cmH2O-ra korlátoztuk. Minden eljárásnál 1 óra lélegeztetés után a mosott tüdő egytüdős lélegeztetésében a pulmonális compliance és a gázometriai értékek összhangban voltak a második tüdő mosásának megkezdésével.
A nyomásvezérelt lélegeztetés választása lehetővé tette a tüdő compliance változásainak folyamatos nyomon követését a mosás során, és megakadályozta a cső esetleges elmozdulását vagy bármilyen más beavatkozást. Továbbá ugyanígy lehetővé tette a mosott tüdő compliance helyreállásának megfigyelését is.
A beteg fekvő helyzet nem akadályozta az oxigénellátást, és így nem kellett a függő tüdő szellőztetésével az oldalsó dekubitusos helyzethez folyamodnunk, amely kevésbé stabil és a hosszadalmas eljárás (átlagosan 8 óra) során nagyobb kockázatokkal járó pozicionálás.
A Bingisser-manőveres ütögetést azért választottuk, mert a légutakra gyakorolt nyomás mérhető, ellentétben a kinezioterápiás manőverekkel, ahol ez a számszerűsítés lehetetlen, így csökkentve a túlzott ütögető nyomás kockázatát, elkerülve és megelőzve az esetleges kontralaterális inundációt.8
Az eljárások során megfigyelt metabolikus acidózis visszafordítására tett kísérlet során a perioperatív időszakban használt fenntartó szérumot – 0,9%-os nátrium-kloridot – a harmadik kétoldali beavatkozásnál és azt követően ringer-laktátra cserélték, csak szerény javulással. A szakirodalomban nincs utalás ennek az oldott anyagnak a tüdő lavage folyadékaként való alkalmazására, így a nátrium-klorid továbbra is használatban marad.
Összefoglalva, figyelembe véve a kétoldali WLL klinikai hatékonyságát, az idő- és költségmegtakarítás és a betegek kellemetlenségének csökkentése terén mutatkozó előnyei ezt a technikát a PAP betegek terápiás lavage-jában megfelelő első választássá teszik.
Etikai közlésekAz emberi és állati alanyok védelme
A szerzők kijelentik, hogy a követett eljárások összhangban voltak az illetékes klinikai kutatási etikai bizottság előírásaival és az Orvosi Világszövetség etikai kódexében (Helsinki Nyilatkozat) foglaltakkal.
Az adatok titkossága
A szerzők kijelentik, hogy betartották a munkaügyi központjuk betegadatok közzétételére vonatkozó protokolljait.
A magánélethez való jog és tájékozott beleegyezés
A szerzők kijelentik, hogy ebben a cikkben nem szerepelnek betegadatok.
Érdekütközések
A szerzőknek nincs bejelentendő érdekellentétük.