Oboustranná celoplicní laváž u plicní alveolární proteinózy – retrospektivní studie
Úvod
Plicní alveolární proteinóza (PAP) je vzácné difúzní plicní onemocnění se třemi klinickými formami, vrozenou, získanou (idiopatickou) a sekundární, charakterizovanou hromaděním velkého množství fosfolipoproteinového materiálu v alveolech v důsledku nedostatku aktivity faktoru stimulujícího kolonie granulocytů a makrofágů (GM-CSF)1-14 (obr. 1). 1). To je spojeno s abnormální funkcí makrofágů a zhoršenou clearance surfaktantu z plic. Prevalence PAP je 3,7 případů na milion obyvatel, převažují muži (poměr mužů a žen 4:1) a 80 % případů je hlášeno ve třetí a čtvrté dekádě života.6
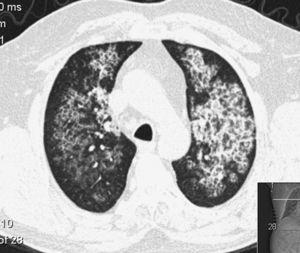
CT snímek pacienta s plicní alveolární proteinózou. Všimněte si ztluštělých interlobárních sept uvnitř opacifikovaného parenchymu vytvářejících vzor „bláznivé dlažby“.
Celoplicní laváž (WLL), zavedená v 60. letech 20. století,3,4,7,10,15 je stále zlatým standardem léčby.6 Nejčastějším postupem je jednostranná WLL, kdy se laváž provádí v každé plíci v různých sezeních oddělených dny/týdny. Oboustranná sekvenční WLL v jednom léčebném sezení je však atraktivní alternativou, protože je podstatně méně časově náročná, s menším diskomfortem pacienta a je cenově výhodnější.
Její účinnost se přisuzuje nejen odstranění lipoproteinového materiálu z alveolárních prostor, ale také odstranění protilátek anti GM-CSF, alveolárních makrofágů a epiteliálních buněk typu II. O tomto terapeutickém postupu se uvažuje, pokud je pacientem hlášeno významné omezení denních aktivit a/nebo je zjištěna hypoxemie s pO2
60mmHg, P(A-a) O2 ≥40mmHg a frakce zkratu ≥10 %.12
V naší nemocnici jsme provedli první WWL v roce 2010 a po pěti jednostranných WLL jsme přešli na program sekvenční oboustranné WWL.
Cílem tohoto sdělení je popsat techniku oboustranné WLL a diskutovat o její bezpečnosti a účinnosti.
Metody
V této retrospektivní studii jsme shromáždili demografické a klinické údaje z lékařských zpráv tří dospělých pacientů. Standardní použitou technikou byla modifikovaná verze protokolu techniky Royal Brompton Hospital (Londýn).6,10
Po celou dobu zákroku byla průběžně monitorována elektrokardiografie, pulzní oxymetrie (SatO2), invazivní krevní tlak, centrální žilní tlak (CVP), výdej moči, kapnografie, dechové objemy bispektrální index (BIS) a centrální teplota a každou hodinu byly prováděny arteriální krevní plyny (ABG). Byla prováděna celková intravenózní anestezie (TIVA), aby bylo možné řídit hloubku anestezie nezávisle na ventilačních změnách, které jsou pro tento zákrok charakteristické. Po celou dobu zákroku byla udržována kurarizace. Byl zaveden levý dvojitý lumenový tubus (DLT), přičemž byla zvolena co největší velikost, aby byla zajištěna izolace plic a podpořena ventilace a účinnost WLL. Její správná poloha byla potvrzena fibrooptickou bronchoskopií a byl změřen tlak insuflace manžety, aby se zabránilo kontralaterálnímu úniku lavážní tekutiny.11
Během 5min byla provedena preoxygenace s FiO2 100 %, aby byla zajištěna správná alveolární denitrogenace a výskyt vzduchových bublin, které by mohly narušit odstranění lipoproteinového materiálu z alveolů. Byla zahájena ventilace jednou plící a ověřena izolace plic. Pacienti byli ventilováni tlakově řízenou ventilací s hodnotou tlaku pod 30 cmH2O. Objem fyziologického roztoku k instilaci byl vypočítán podle předoperačního měření funkční reziduální kapacity (FRC). Objem pravé plíce byl vypočítán podle 3/5 FRC a levé plíce podle 2/5 FRC (v prvním cyklu byl instilačně podán menší objem). Fyziologický roztok by měl být instilován pod gravitačním účinkem z výšky nepřesahující 40 cm nad střední axilární linií, aby se zabránilo barotraumatu a úniku do ventilované plíce.10 Ačkoli některé zprávy popisují 30° laterální dekubitální polohu s cílem zachovat poměr ventilace/perfuze závislé ventilované plíce, zvyšuje to pravděpodobnost inundace kontralaterální plíce, proto jsme upřednostnili dorzální dekubitální polohu s reverzní trendelenburgovou i trendelenburgovou polohou, abychom usnadnili gravitační instilaci a odstranění teplého fyziologického roztoku z plic.6,11 Tato poloha byla přijata při provádění oboustranné WLL (obr. 2).
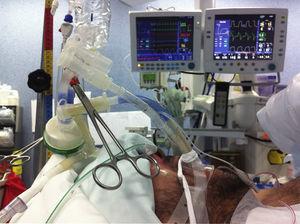
Technické znázornění WLL.
Když se výtok, zpočátku mléčný, stal méně hustým, byla drenáž přerušena na polovinu objemu a několik cyklů manuální ventilace pomocí ventilu CPAP s tlakovým limitem 5-10 mmHg („Bingisserova modifikace“) umožnilo manuální perkusi alveolů. Tento manévr výrazně zvyšuje lipoproteinovou clearance.12,14 Výplachový cyklus byl opakován, dokud se výplachový odtok nezkalil (obr. 3). Vzhledem k tomu, že objem laváže tekutin je během procedury vysoký, existuje vysoké riziko hypotermie. Zachování tělesné teploty je zásadní a mělo by být udržováno pomocí ohřáté lavážní tekutiny o teplotě 37 °C a zahřívací deky.

Vývoj mléčné tekutiny v průběhu procedury.
Po úspěšném promytí první plíce byla plíce pečlivě odsáta a byla provedena její reexpanze, nejprve oboustrannou ventilací a následně jednostrannou ventilací. Po 1 hodině ventilace byla ověřena poddajnost plic a údaje z analýzy krevních plynů. Pokud promytá plíce dokázala zajistit potřeby výměny plynů pacienta, byla zahájena kontralaterální WLL, přičemž se opakovaly výše popsané postupy.8
Na konci procedury byl zbytkový fyziologický roztok odsát pomocí fibroskopické bronchoskopie a byla obnovena bilaterální ventilace. Dvojitá lumenová rourka byla poté nahrazena endotracheální rourkou a pacient byl přeložen na pooperační jednotku k nočnímu sledování.
Výsledky
Bilaterální WWL byla provedena u tří dospělých pacientů, 2 mužů a 1 ženy, průměrného věku 43,6 let (rozmezí 39 – 47 let) (tabulka 1), všichni s hypoxií v klidu pod 60 mmHg.
Množství instilace solného roztoku a jeho zadržení v bilaterální WWL.
| Plicní dutiny | Objem (L) pravé plíce | Objem (L) levé plíce | ||
| Instalace objem (L) | Pozitivní bilance (ml) | Instilovaný objem (L) | Pozitivní bilance (ml) | |
| 1. | 9.2. | 470 | 11,8 | 510 |
| 2. | 15,3 | 530 | 10,7 | 450 |
| 3. | 14.0 | 600 | 10,8 | 550 |
| 4. | 13,5 | 500 | 10,6 | 350 |
| 5. | 15.5 | 930 | 11,1 | 480 |
| 6. | 15,5 | 820 | 15.3 | 900 |
První pacient byl muž, 39 let, kuřák, pekař, u kterého byla na základě klinického, radiologického a BAL obrazu a přítomnosti sérových protilátek proti GM-CSF diagnostikována PAP měsíc před první WLL. Při prezentaci onemocnění měl respirační insuficienci spojenou s rozsáhlým oboustranným postižením plic pozorovaným na HRCT-skenu a byla provedena oboustranná WLL s instilací 9,2 a 11,8 l fyziologického roztoku do pravé, resp. levé plíce. Po krátkém období klinického, funkčního a radiologického zlepšení se stav pacienta zhoršil s rozšířením radiologických plicních opacit a respirační insuficience. Toto klinické zhoršení se shodovalo s jeho návratem na pracoviště. Ve skutečnosti byla jako potenciální spouštěč popsána pekařská mouka.16 O tři měsíce později byla provedena druhá oboustranná WLL a poté bylo insti lováno 15,3 a 10,7 l fyziologického roztoku. Po tomto zákroku a ukončení předchozího pracovního prostředí si pacient udržel klinickou stabilitu.
Druhým pacientem podrobeným WLL byla žena, 47 let, farmářka, nekuřačka, bez komorbidit, s diagnózou PAP jeden měsíc před první WLL na základě klinických, radiologických a BAL znaků a přítomnosti sérových protilátek GM-CSF. Klinický obraz byl velmi podobný jako u prvního pacienta, s dušností při námaze a suchým kašlem spojeným s respirační insuficiencí a širokými bilaterálními opacitami vzoru crazy paving na HRCT. Po stanovení diagnózy byla provedena WLL s instilací 14 a 10,8 l fyziologického roztoku do pravé, resp. levé plíce. Po krátkém počátečním klinickém zlepšení byla po 1,5 měsíci podrobena další WLL, protože se zhoršila symptomatologie a paO2
60mmHg. Při tomto zákroku bylo do pravé a levé plíce insti lováno celkem 13,5, resp. 10,6L. O čtyři měsíce později byla z důvodu klinického zhoršení provedena třetí WLL a tentokrát bylo do pravé a levé plíce insti lováno 15,5 a 11,1 l (obr. 4). Po tomto zákroku dosáhl pacient klinické, funkční a radiologické stability.

Sekvenční vzorky oboustranných WLL.
Třetím zařazeným pacientem byl muž, 45 let, bývalý kuřák, pracovník továrny na pneumatiky, s diagnózou PAP při hodnocení a léčbě mozkového abscesu vyvolaného nokardií. Stejně jako u ostatních dvou pacientů byla diagnóza stanovena na základě radiologických a BAL typických znaků spojených se sérovými protilátkami proti GM-CSF. Před dvěma lety však měl předchozí HRCT hrudníku s bilaterálním obrazem šílené dlažby. Rok po stanovení diagnózy se u něj prohloubila symptomatologie s dušností při námaze a respirační insuficiencí (paO2-57mmHg), a proto byl podroben WLL s instilací 15,5 a 15,3 fyziologického roztoku do pravé, resp. levé plíce. Po tomto zákroku dosáhl významného klinického, funkčního a radiologického zlepšení.
Všech šest zákroků WLL bylo provedeno podle stanoveného protokolu a bez větších komplikací.
Hodinové gasometrické monitorování bylo zaměřeno na zajištění správné oxygenace a ventilace. Gasometrické hodnoty pacienta byly po celou dobu zákroku snadno udržovány, přičemž pCO2 bylo pod 55 mmHg a SpO2 se udržovala nad aktuálními vlastními hodnotami pacienta, přestože se nacházel v poloze na zádech (tabulka 2) (obr. 5). Ve skutečnosti jsme u všech bilaterálně podaných pacientů s WWL pozorovali postupnou instalaci metabolické acidózy v průběhu procedury. Tato metabolická acidóza ustoupila v prvních hodinách po operaci a poté nebyly zjištěny žádné komorbidity.
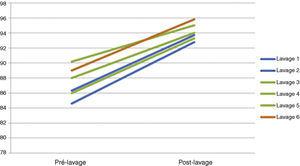
Vývoj měření SatO2 během celoplicních laváží.
Při Bingisserově manévru jsme pozorovali přechodné potíže s obnovením objemu laváže (přispívající k pozitivní bilanci tekutin), ale zjevné zvýšení hustoty laváže.
V každém případě jsme pozorovali epizodu kontralaterální extravazace laváže. Při všech zákrocích byla udržována tělesná teplota mezi 36 a 37 °C. Průměrná doba procedury byla 8 h (rozmezí 7 h32-9 h41).
Čas do extubace se lišil podle klinického vývoje a vývoje analýzy krevních plynů a všichni pacienti byli úspěšně extubováni po 18 h.
Po těchto procedurách došlo k výraznému zlepšení funkční kapacity a denních aktivit všech pacientů, což dokumentují klinické příznaky/symptomy i funkční testy dýchání a gasometrické údaje.
Diskuse
V tomto krátkém sdělení jsme popsali šest oboustranných sekvenčních zákroků WLL, které jsme provedli u tří pacientů s PAP a potvrdili jejich klinickou účinnost a bezpečnost.
Přes svou značnou invazivitu zůstává WLL doporučenou léčbou u PAP a dosud jediným terapeutickým postupem s prokázanou účinností. Pokud se u pacienta s PAP objeví respirační insuficience a rozsáhlé zobrazovací opacity při vyšetření HRCT, je tento postup v podstatě povinný. WLL je nákladná a časově náročná technika, vyžaduje odborné znalosti multidisciplinárního přístupu, a to spolu se vzácností PAP vysvětluje, proč se tento postup provádí pouze v malém počtu center. Volba bilaterální WLL znamená lepší komfort pro pacienta, snížení nákladů a času a zachování klinické účinnosti.
Tři zařazené pacienty lze považovat za typické případy PAP, i když zde byly určité rozdíly. Dva z nich měli akutní prezentaci onemocnění a potřebovali WLL po stanovení diagnózy, zatímco druhý podstoupil tento zákrok v průběhu onemocnění. Zatímco tento třetí pacient musel být podroben pouze jedné WLL, ostatní dva museli podstoupit více WLL, přesněji řečeno dva a tři zákroky.
Klíčovým faktorem pro to, aby bylo možné přistoupit k druhé plicní laváži, je to, zda první promytá plicní ventilace obnovila dostatečnou kapacitu k zajištění potřeb pacienta. Z tohoto důvodu, pokud není přítomna laterální predominance, jsme zvolili jako první promytou větší plíci, pravou plíci. Abychom zabránili barotraumatu, byl maximální inspirační tlak omezen na 30 cmH2O. Při všech postupech byla po 1 hodině ventilace plicní poddajnost a gasometrické hodnoty při jednoplicní ventilaci promyté plíce kompatibilní se zahájením laváže druhé plíce.
Volba tlakově řízené ventilace nám umožnila průběžně sledovat změny plicní poddajnosti během laváže a zabránila případné dislokaci hadičky nebo jiným interferencím. Navíc stejným způsobem umožnila sledovat obnovení poddajnosti promývané plíce.
Poloha pacienta vleže na zádech nebránila oxygenaci, a tak jsme se nemuseli uchylovat k laterální dekubitální poloze s ventilací závislé plíce, polohování, které je méně stabilní a přináší větší rizika při zdlouhavém postupu (průměrně 8 h).
Bingisserův perkusní manévr jsme zvolili vzhledem k tomu, že tlak působící na dýchací cesty je měřen, na rozdíl od kinezioterapeutických manévrů, kde tato kvantifikace není možná, čímž se snižuje riziko nadměrného perkusního tlaku, předchází se možné kontralaterální inundaci a předchází se jí.8
Ve snaze zvrátit metabolickou acidózu pozorovanou během zákroků bylo udržovací sérum používané v perioperačním období – chlorid sodný 0,9 % – při třetím oboustranném zákroku a poté nahrazeno ringerovým laktátem, přičemž došlo pouze k mírnému zlepšení. V literatuře není zmínka o použití tohoto roztoku jako výplachové tekutiny pro plíce, takže chlorid sodný zůstává v používání.
Závěrem lze říci, že vzhledem ke klinické účinnosti oboustranné WLL, jejím výhodám v úspoře času a nákladů a snížení nepohodlí pacienta je tato technika vhodnou první volbou při terapeutickém výplachu u pacientů s PAP.
Etická sděleníOchrana lidských a zvířecích subjektů
Autoři prohlašují, že použité postupy byly v souladu s předpisy příslušné etické komise pro klinický výzkum a s předpisy Etického kodexu Světové lékařské asociace (Helsinská deklarace).
Důvěrnost údajů
Autoři prohlašují, že postupovali v souladu s protokoly svého pracoviště o zveřejňování údajů o pacientech.
Právo na soukromí a informovaný souhlas
Autoři prohlašují, že se v tomto článku neobjevují žádné údaje o pacientech.
Konflikty zájmů
Autoři nemají žádné střety zájmů, které by museli deklarovat.
Důvěrnost údajů
Autoři prohlašují, že se v tomto článku neobjevují žádné údaje o pacientech.