Insuficiență cardiacă la un pacient cu sindrom Wolff-Parkinson-White | Revista Española de Cardiología
La redacție,
Un pacient în vârstă de 41 de ani a fost trimis la centrul nostru pentru ablația căilor accesorii (PA) în contextul sindromului Wolff-Parkinson-White (WPW). Pacientul, care era încă asimptomatic, fusese diagnosticat cu WPW cu 9 ani mai devreme în cadrul unei examinări de rutină. Cu trei ani înainte de prezenta internare, ea a început să facă referire la episoade scurte (Figura 1A). Atât ecocardiografia, cât și imagistica prin rezonanță magnetică (IRM) au arătat o disincronie intraventriculară marcată, cu o activare precoce a septului în comparație cu peretele liber și o fracție de ejecție ușor deprimată (48%).
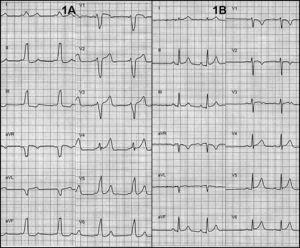
Figura 1. A: electrocardiograma a arătat un pattern de preexcitație prin calea antero-septală dreaptă sugerând un pattern clasic de bloc de ramură stângă. B: normalizarea electrocardiogramei după ablație.
Pacientul a rămas asimptomatic după ablație. ECG-ul după ablație a fost strict normal (figura 1B). La 3 luni după ablație, clasa funcțională a fost normală. Un RMN la 4 luni după ablație a arătat normalizarea fracției de ejecție (63%) și absența asincroniei (Figura 2).

Figura 2. Stânga: imagine telesistolică a ventriculului stâng, cu o mișcare septală paradoxală clară (săgeată) secundară activării de către o cale accesorie a septului drept. Dreapta: normalizarea fracției de ejecție după ablație.
S-a raportat că disincronia intraventriculară și disfuncția sistolică ulterioară datorată activării septale timpurii la pacienții cu o PA septală dreaptă apar relativ frecvent (la până la 50% dintre pacienți).1 În plus, unele studii prospective au subliniat faptul că disfuncția ventriculului stâng poate duce la expansiunea acestuia pe termen lung.2 Incidența asincroniei și a evoluției acesteia către disfuncție ventriculară și dilatare miocardică poate fi subestimată la acești pacienți, deoarece aceștia sunt în general supuși ablației precoce din cauza prezenței palpitațiilor secundare tahicardiei paroxistice, iar acestea pot apărea înainte de apariția simptomelor de insuficiență cardiacă.1 Din acest motiv, s-a sugerat că ablația AP septului septal drept ar trebui efectuată chiar înainte de apariția palpitațiilor.3
Pare rezonabil să se excludă tahicardiopatia la acest pacient, deoarece tehnicile imagistice nu au evidențiat o creștere ventriculară, iar episoadele scurte de tahicardie fac acest diagnostic puțin probabil.
Diverse studii au evidențiat anomalii în mișcarea peretelui ventricular la pacienții cu sindromul WPW.4, 5, 6 Căile stângace pot produce o mișcare anterioară prematură în peretele posterior, în timp ce PA septale drepte pot prezenta anomalii de mișcare similare cu cele descrise la pacienții cu LBBB.
Într-un studiu recent,3 s-a observat o reducere semnificativă a funcției sistolice la pacienții cu PA septale drepte în comparație cu pacienții cu PA de perete liber drept sau stâng. Alte serii au confirmat că funcția sistolică se normalizează după ablația sau dispariția spontană a preexcitației prin căile septale drepte.7
Acest caz ilustrează modul în care preexcitația ventriculară printr-o PA antero-septală dreaptă poate cauza insuficiență cardiacă secundară disfuncției ventriculare stângi și asincroniei intraventriculare, similar efectului LBBB. Ablația PA a îmbunătățit ulterior simptomele insuficienței cardiace și a normalizat contractilitatea miocardică.
.