Durerea în mișcare
Joi, 18 ianuarie, mă uitam la ziar și citeam ultima știre de la rubrica sport: „cariera de fotbalist se încheie după o comoție cerebrală: a lipsit o „bună îndrumare””. O jucătoare de fotbal olandeză a primit o minge în cap și nu știa că acea minge în cap îi va schimba viața pentru totdeauna. În 2008, ea a suferit atât o comoție, cât și o lovitură de bici. Cu toate acestea, ea a continuat să joace, dar după câteva zile plângerile ei au rămas. La club, ea și-a alarmat antrenorul și personalul medical. Prea târziu s-a dovedit a fi. Ea nu s-a recuperat conform așteptărilor, obligând-o să-și îngroape visele și să-și încheie cariera.
Atât comoția cerebrală, cât și traumatismul cervical sunt o cauză semnificativă de morbiditate, mulți supraviețuitori confruntându-se cu dificultăți persistente timp de ani de zile după accidentare. În cele mai multe cazuri, recuperarea completă este așteptată în termen de 3 luni de la traumatismul prin contuzie/vătămare corporală. Cu toate acestea, nu toți pacienții au parte de o recuperare atât de rapidă. Până la 15 % dintre pacienții diagnosticați cu comoție cerebrală și până la 50 % dintre pacienții diagnosticați cu traumatism cervical continuă să se confrunte cu simptome invalidante persistente (Marshall et al, 2015 ; De Kooning et al, 2015). O serie de factori influențează rata și amploarea recuperării este, cum ar fi mecanismul și cadrul în care s-a produs leziunea inițială. Sterling 2014 a prezentat factorii de prognostic care arată dovezi consistente de recuperare slabă după un traumatism cervical. În cazul ambelor leziuni, un diagnostic corect este un pas esențial în gestionarea cu succes, ceea ce duce la îmbunătățirea rezultatelor și la o diminuare a întârzierii potențiale a recuperării. Cu toate acestea, diagnosticarea acestor leziuni este adesea dificilă pentru practician și frustrantă pentru pacient.
În această postare pe blog, am făcut o comparație între sindromul post-contuzie (PCS) și tulburarea asociată loviturii de bici (WAD), în încercarea de a răspunde la întrebarea care mi-a venit în minte: „Este clar pentru practician, cum să facă un diagnostic corect de PCS și WAD?”

Înainte chiar de a încerca să găsesc un răspuns la această întrebare, mi-am pus o altă întrebare. Există deja o definiție clară a PCS și WAD?
În jurul definiției PCS există multă confuzie. În Ghidul Fundației Ontario Neurotrauma Foundation pentru contuzii/leziuni cerebrale traumatice ușoare & Simptome persistente (ediția a 2-a, 2008) se afirmă: &: „La fel cum există confuzie în jurul definiției leziunilor cerebrale traumatice ușoare, la fel se întâmplă și în cazul definiției PCS”. În timp ce Voormolen et al, 2018 a declarat: „În timp ce Voormolen et al: „Este o provocare să definim PCS deoarece nu există un consens în ceea ce privește criteriile de diagnosticare. Cele mai utilizate criterii de diagnosticare sunt cele specificate în Clasificarea internațională a bolilor (ICD-10) și în Manualul de diagnostic și statistică a tulburărilor mintale (DSM-IV).”
PCS este cel mai bine definit ca: persistența a trei sau mai multe simptome timp de 4 săptămâni (ICD-10), sau 3 luni (Manualul de Diagnostic și Statistică al Tulburărilor Mentale – DSM IV), în urma unei contuzii – o formă ușoară de traumatism cranio-cerebral.
Criteriile de diagnostic ale PCS, așa cum sunt oferite de ICD-10:
- Antecedentele de traumatism cranian cu pierderea cunoștinței precedând debutul simptomelor cu cel mult 4 săptămâni.
- Simptome în 3 sau mai multe dintre următoarele categorii de simptome
- Dureri de cap, amețeli, stare de rău, oboseală, intoleranță la zgomot
- Irritabilitate, depresie, anxietate, labilitate emoțională
- Concentrare subiectivă, memorie, sau dificultăți intelectuale fără dovezi neuropsihologice de afectare marcată
- Insomnie
- Interferență redusă la alcool
- Preocupare cu simptomele de mai sus și teamă de leziuni cerebrale cu preocupare hipocondriacă și adoptarea rolului de bolnav
Este definiția WAD mai clară decât cea a PCS?
Grupul de lucru din Quebec a elaborat recomandări cu privire la clasificarea și tratamentul WAD, care au fost folosite pentru a elabora un ghid pentru gestionarea loviturii de bici din 1995. În acest ghid, Spitzer și colaboratorii, 1995 au definit traumatismul cervical ca fiind: leziuni osoase sau ale țesuturilor moi rezultate în urma unui impact din spate sau lateral, predominant în accidentele de autovehicule, precum și din alte nenorociri, ca urmare a unui mecanism de accelerare-decelerare a transferului de energie la nivelul gâtului. Impactul poate duce la o varietate de manifestări clinice numite WAD. În acest caz, cred că se poate spune că lipsește încă o definiție lipsită de ambiguitate pentru WAD.
Diagnosticul PCS vs WAD
Faptul că este dificil de definit PCS și WAD, face ca și diagnosticarea să fie dificilă. În plus, există multe controverse cu privire la diagnosticul PCS și WAD din cauza 1) varietății mari a numărului de pacienți care raportează leziuni, 2) incapacității, în multe cazuri, de a găsi dovezi ferme de diagnosticare a leziunilor și 3) studiilor care examinează PCS și WAD, care au raportat o suprapunere semnificativă a semnelor și simptomelor cu alte diagnostice care pot rezulta ca o consecință a unei experiențe traumatice, de exemplu, tulburarea de stres posttraumatic și cefaleea posttraumatică. Pacienții cu WAD au raportat semne și simptome care par a fi izbitor de asemănătoare cu cele experimentate în PCS, cu excepția câtorva diferențe cheie (de exemplu, simptome radiculare) (Tabelul 1).
Acesta este punctul în care pantoful se înțeapă. Atât diagnosticul de PCS, cât și cel de WAD s-au schimbat puțin în ultima vreme și rămân mai degrabă clinice (Sterling 2014). Diagnosticul de WAD se face pe baza mecanismului leziunii și a simptomelor raportate de pacient – dureri cervicale și simptome conexe în urma unui eveniment traumatic, de obicei un accident rutier. Diagnosticul de PCS se bazează pe o constelație de simptome experimentate în mod obișnuit în urma unei leziuni cerebrale traumatice ușoare. Nu există teste neuropsihologice specifice care să poată diagnostica PCS sau WAD (Marshall et al, 2015 ; Rodriquez et al, 2004). De asemenea, în cazul WAD, ghidurile clinice actuale recomandă ca imagistica radiologică să fie întreprinsă doar pentru a detecta WAD de gradul IV (adică fractură sau luxație) și ca medicii să respecte regula canadiană C-Spine sau regula Nexus atunci când iau decizia de a trimite pacientul pentru examinare radiografică (Nikles et al, 2017).
În consecință, este foarte dificil pentru practicieni să diferențieze între PCS și WAD și să efectueze un diagnostic corect. Aceștia trebuie să se bazeze în mare măsură pe semnele și simptomele raportate de pacienți, care, după cum s-a menționat anterior, prezintă o suprapunere semnificativă (Tabelul 1) și sunt chiar frecvente în populațiile normale (Iverson & Lange, 2003). În plus, sondajele efectuate în rândul medicilor generaliști din Canada (Ferrari et al,2004) și Australia (Brijnath et al, 2016) au arătat, că medicilor generaliști le lipsesc adesea cunoștințele despre WAD și încrederea în diagnosticarea și gestionarea leziunilor. Formarea și educarea medicilor generaliști are potențialul de a reduce imagistica inutilă pentru WAD și de a optimiza diagnosticarea și trimiterea timpurie a pacienților cu risc de recuperare întârziată.
Indiferent de diagnosticul formal (de exemplu, PCS versus WAD), simptomele care apar în urma unei contuzii/traumatisme de tip lovitură de bici au potențialul de a provoca limitări și trebuie să fie abordate într-un mod coordonat și direcționat pentru a ajuta la recuperare. Este obligatoriu ca durerea și dizabilitatea să fie măsurate ca primă etapă a evaluării clinice datorită capacității lor prognostice consistente. Pentru traumatismul cervical, măsurile de măsurare a durerii recomandate de ghid includ scara analogică vizuală în 11 puncte sau scara de evaluare numerică, iar măsura recomandată a dizabilității este Neck Disability Index datorită proprietăților sale clinimetrice (Nikles et al, 2017). Cu toate acestea, sunt acceptabile și alte măsuri, iar unele dintre acestea includ Whiplash Disability Questionnaire și Patient Specific Functional Scale (Nikles et al, 2017). Un instrument de evaluare valabil pentru comoția cerebrală este chestionarul Rivermead Concussion Symptoms Questionnaire
Este, de asemenea, important de remarcat faptul că există frecvent o interacțiune între simptome, circumstanțe sociale și dezvoltarea ulterioară a complicațiilor (de exemplu, anxietate, stres) care pot complica și influența negativ recuperarea. Grupul particular de simptome va varia de la un pacient la altul, necesitând o abordare individualizată a managementului.
Haideți să vă spuneți părerea:
„Este nevoie ca fizioterapeuții să își asume un rol mai important în planul general de îngrijire a pacientului cu tulburare asociată loviturii de bici sau sindrom post-contuzie? Acest lucru ar însemna, să aibă expertiză în evaluarea factorilor de risc și o înțelegere a momentului în care sunt necesare tratamente suplimentare, cum ar fi medicația și intervențiile psihologice.”
Vot: https://goo.gl/X5NpQr
Rezultate: https://goo.gl/3KVK3K
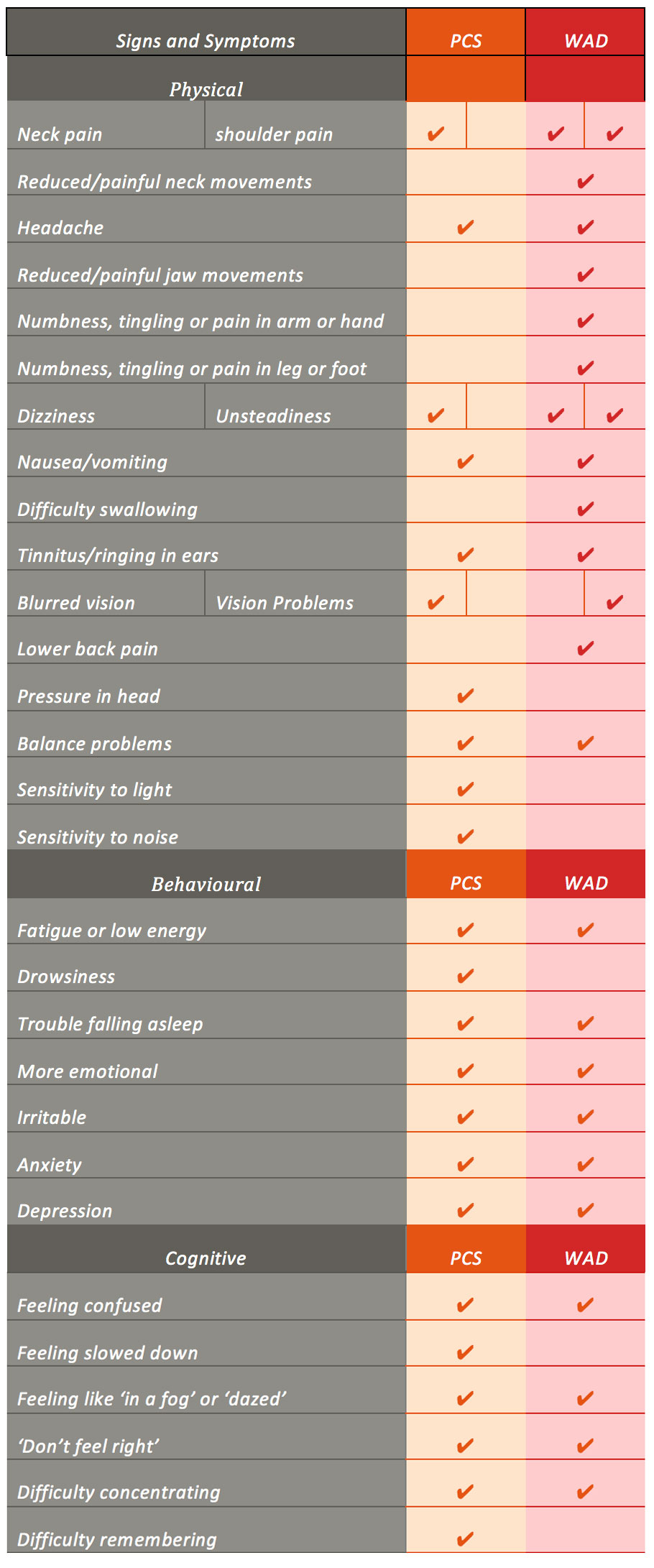
Tabelul 1. O comparație a semnelor și simptomelor de PCS și WAD. din scorul simptomelor post-contuzie din Sideline Concussion Assessment Tool versiunea 3 (SCAT-3), formularul WAD Form C al Quebec Task Force for Whiplash Associated Disorder (Spitzer et al, 1995) și concluziile analizelor sistematice privind PCS și WAD.
Ward Willaert
Ward Willaert este cercetător doctorand la Vrije Universiteit Brussel (Bruxelles, Belgia) și la Universitatea Ghent (Ghent, Belgia). Este membru al grupului de cercetare Pain in Motion, iar interesul său de cercetare și clinic se extinde la durerea cronică „inexplicabilă”, tulburările asociate, diagnosticarea și tratamentul durerii (cronice). El are un interes special în tulburările asociate loviturii de bici și în sistemul nervos central.
2018 Pain in Motion
Referințe și lecturi suplimentare:
Marshall, S. et al. Updated clinical practice guidelines for concussion/mild traumatic brain injury and persistent symptoms. Brain Inj. 29, 688-700 (2015).
https://www.ncbi.nlm.nih.gov/pubmed/25871303
Kooning, M. De et al. Endogenous pain inhibition is unrelated to autonomic responses in acute whiplash-associated disorders. 52, 431-440 (2015).
https://www.ncbi.nlm.nih.gov/pubmed/26348457
Sterling, M. Physiotherapy management of whiplash-associated disorders (WAD). J. Physiother. 60, 5-12 (2014).
https://www.ncbi.nlm.nih.gov/pubmed/24856935
Voormolen, D. C. et al. Divergent Classification Methods of Post-Concussion Syndrome after Mild Traumatic Brain Injury: Prevalence Rates, Risk Factors and Functional Outcome (Rate de prevalență, factori de risc și rezultate funcționale). J. Neurotrauma neu.2017.5257 (2018). doi:10.1089/neu. 2017 .5257
https://www.ncbi.nlm.nih.gov/pubmed/29350085
Bigler ED. Neuropsihologia și neuroștiința clinică a sindromului post-contuzie persistentă. 14, 1-22 (2008)
https://www.ncbi.nlm.nih.gov/pubmed/18078527
Spitzer, W. O. et al. Monografia științifică a Grupului de lucru din Quebec privind tulburările asociate loviturii de bici: redefinirea „loviturii de bici” și gestionarea acesteia. Spine (Phila. Pa. 1976). 20, 1S-73S (1995)
https://www.ncbi.nlm.nih.gov/pubmed/7604354
Rodriquez, A. A., Barr, K. P. & Burns, S. P. Whiplash: Pathophysiology, diagnosis, treatment, and prognosis. Muscle Nerve 29, 768-781 (2004).
https://www.ncbi.nlm.nih.gov/pubmed/15170609
Nikles, J., Yelland, M., Bayram, C., Miller, G. & Sterling, M. Management of Whiplash Associated Disorders in Australian general practice. BMC Musculoschelet. Disord. 18, 551 (2017)
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5747169/
Iverson, G. L. & Lange, R. T. Examinarea simptomelor de tip „postcontuzie” la un eșantion sănătos. Appl. neuropsihol. 10, 137-144 (2003)
https://www.ncbi.nlm.nih.gov/pubmed/12890639
Ferrari, R. & Russell, A. S. Survey of general practitioner, family physician, and chiropractor’s beliefs regarding the management of acute whiplash patients. Spine (Phila. Pa. 1976). 29, 2173-7 (2004).
https://www.ncbi.nlm.nih.gov/pubmed/15454712
Brijnath, B. et al. General practitioners knowledge and management of whiplash associated disorders and post-traumatic stress disorder : implications for patient care. BMC Fam. Pract. 1-11 (2016).
https://bmcfampract.biomedcentral.com/articles/10.1186/s12875-016-0491-2