Sirenes para Scrubs: Síndrome de Wolff-Parkinson-White
É enviado para Jasmine, um paciente de 31 anos, para palpitações. Na sua chegada, você a encontra clinicamente estável em uma taquicardia estreita e regular a uma taxa de 180bpm. Quando você começa a treiná-la através de manobras vagais e a alcançar a sua adenosina, ela aconselha-lhe “Tenho algo chamado Wolff-Parkinson-White – isso muda alguma coisa? Você pensa que talvez mude, mas não tem a certeza.
Sirens to Scrubs
Sirens to Scrubs foi criado com o objectivo de ajudar a fazer a ponte entre os cuidados pré-hospitalares e intra-hospitalares de pacientes de emergência. A série oferece aos prestadores de cuidados intra-hospitalares um vislumbre dos desafios e do âmbito da prática dos cuidados extra-hospitalares, ao mesmo tempo que proporciona aos prestadores de cuidados pré-hospitalares uma oportunidade de aprender sobre as vias de diagnóstico e gestão da DE das apresentações clínicas comuns (ou não tão comuns). Ao abrir esse diálogo, esperamos que essas novas perspectivas sejam traduzidas na prática para criar uma transição mais suave, mais eficiente e globalmente positiva para os pacientes à medida que eles passam pelas portas da DE.
Objectivos
- Revisar a fisiologia da Síndrome de Wolff-Parkinson-White (WPW)
- Revisar o tratamento da TSV na WPW e considerar potenciais complicações
O que são WPW e AVRT?
Preexcitação descreve a situação em que os impulsos do nó ou átrio SA chegam ao ventrículo através de uma via acessória (uma via de derivação), além do nó AV. WPW é um tipo de síndrome de pré-excitação em que há achados de ECG de uma via de desvio atrioventricular (freqüentemente, mas erroneamente, chamada de feixes de Kent) e o paciente demonstra taquidisritmias relacionadas. A taquidisritmia mais comum vista na WPW é a taquicardia reentrante atrioventricular (AVRT) – isto é visto em 80% dos pacientes com WPW e é o que os paramédicos mais comumente seriam chamados.
Recordar que existem três mecanismos para o desenvolvimento de disritmias cardíacas:
- Atividade acionada – impulsos anormais que resultam de pós-depolarizações (flutuações que ocorrem no potencial da membrana à medida que a célula repolariza).
- Enhanced automaticity – despolarizações que ocorrem espontaneamente em células sem marcapasso (que normalmente não despolarizariam espontaneamente) ou em células de marcapasso, mas em um limiar de estimulação menor que o normal.
- Ritmos reentrantes – condução de impulsos através de um circuito auto-sustentado dentro do coração. Estes circuitos podem estar no nível micro ou macro.
AVRT é um tipo de taquicardia macro reentrante, em que os impulsos viajam por um caminho para baixo e para cima através de outro. Na maioria dos casos, os impulsos viajam para baixo através do nó AV e para cima através da via acessória – isto leva a um ritmo estreito e complexo porque os impulsos viajam rapidamente como normalmente fariam através do sistema His-Purkinje e depois regressam aos átrios através da via de bypass AV. Essa situação é chamada de AVRT ortodrómico. Ocasionalmente (em 5 a 10% dos pacientes com WPW), os impulsos viajam para os ventrículos através da via de bypass e retornam para os átrios através do nó AV. Neste caso, o complexo QRS será amplo, pois a despolarização ventricular está ocorrendo através da condução músculo-para-músculo, ao invés do sistema His-Purkinje.
Quais são os achados do ECG da pré-excitação AV?
As vias de bypass AV são capazes de conduzir impulsos tanto anterógrados (átrios para os ventrículos) quanto retrógrados (ventrículos para os átrios). Enquanto a via de derivação AV conduzir de forma anterógrada, a via de derivação é chamada de manifesto, como é freqüentemente (mas nem sempre) visto no ECG em repouso quando o paciente está em ritmo sinusal normal. Ocasionalmente, um trajeto pode conduzir apenas de forma retrógrada, caso em que não está sendo usado quando o paciente está em ritmo sinusal normal e não há alterações do ECG em repouso (este é chamado de trajeto oculto).
Classic ECG findings in WPW include:
- Intervalo PR curto, >120ms (porque o impulso está alcançando os ventrículos primeiro através da via acessória rápida, depois através do nó AV mais lento)
- Onda delta (um golpe oblíquo do QRS que é causado pela fusão dos primeiros, Impulso pré-conduzido com o impulso tardio, induzido por meio de um motor AV)
- SQRS Lateral, >120ms (também causado pela fusão do impulso precoce, pré-conduzido com o tardio, Impulso conduzido pelo nó AV)
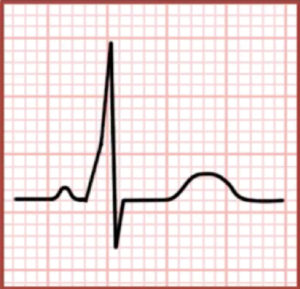
É importante notar que as características do WPW não são vistas quando o paciente está em AVRT ortodrómico, pois os impulsos estão viajando apenas pelo nó AV e estão usando a via acessória apenas para condução retrógrada (dado o ritmo rápido, a via acessória é refratária no momento em que o impulso está viajando de volta para os ventrículos).
Qual a preocupação em dar adenosina a um paciente com WPW que está em SVT?
Adenosina age primariamente bloqueando a condução através do nó AV. O objetivo do tratamento de pacientes em SVT com adenosina é quebrar o circuito auto-sustentável bloqueando um braço do circuito para que, quando os impulsos chegam aos átrios, eles não consigam percorrer o nódulo AV. Como a via acessória acaba de ser usada para a condução retrógrada do impulso, ela permanece em seu período refratário e o impulso, e o ritmo de reentrada, desaparecem. Isto permite que a condução normal e unidirecional reinicie.
A preocupação com o uso de adenosina em pacientes com WPW é que se o nó AV estiver bloqueado, os impulsos dos átrios serão capazes de alcançar os ventrículos a um ritmo muito rápido, uma vez que eles não são retardados através da via acessória como eles estão no nó AV. Taxas ventriculares rápidas (taquicardia ventricular ou fibrilação ventricular) levam a enchimento ventricular incompleto, mau débito e parada cardíaca. É por isso que os bloqueadores nodais AV estão contra-indicados em pacientes com WPW e fibrilação atrial, que podem ver taxas atriais de até 600bpm. O nó AV geralmente bloqueia a maioria desses impulsos, assim os ventrículos vêem apenas uma porção e são capazes de manter o tempo de enchimento adequado e o débito cardíaco. Se o nó AV estiver bloqueado em um paciente com fibrilação atrial e uma via acessória, os ventrículos verão cada um deles, o que levará à fibrilação ventricular.
Mas e os pacientes em taquicardia regular, de compressão estreita, como o Jasmim? Deve ser seguro usar adenosina no seu direito? Ela irá bloquear o nó AV, terminar o ritmo de reentrada como descrito no primeiro parágrafo desta seção, e permitir que um ritmo sinusal normal assuma o controle – certo? Certo. Normalmente. Mais ou menos. Mas nem sempre. Pergunte a muitos provedores de emergência e eles terão uma história para você sobre uma WPW/SVT que foi tratada com adenosina e rapidamente se deteriorou em uma taquiarritmia ventricular muito assustadora. A razão para isto não é totalmente clara, mas pode ser multifactorial:1
- O paciente pode ter múltiplas vias acessórias (5 a 10% dos pacientes com vias de bypass). O bloqueio do nó AV neste caso apenas faz com que o ritmo de reentrada se mova para envolver apenas as vias de bypass (que conduzem muito rapidamente)
- Outra taquidisritmia subjacente. 50% dos pacientes com WPW também têm fibrilação atrial paroxística, 60% têm flutter atrial (que pode ver taxas atriais de até 300bpm), e outros têm taquicardia atrial. O bloqueio do nó AV pode quebrar o circuito reentrante associado ao bypass AV, mas se houver uma taquicardia supranodal subjacente, isso também levará à condução rápida de batimentos atriais demais para que os ventrículos lidem.
- Adenosina é reconhecida para realmente desencadear taquiarritmias atriais, incluindo fibrilação atrial, taquicardia atrial e fibrilação atrial – mesmo em pacientes sem WPW. Se uma taqui-arritmia atrial ocorrer após a administração de adenosina, enquanto o nó AV ainda estiver bloqueado, o ritmo pode se deteriorar para uma resposta ventricular rápida e não perfusiva.
Como você deve administrar Jasmim?
Apesar das complicações que acabamos de discutir, a abordagem recomendada para o tratamento da TSV no contexto da WPW é a mesma que a abordagem de qualquer taquicardia estreita e complexa.2 A única coisa que eu poderia mudar no futuro é ter as pastilhas de desfibrilação aplicadas ao paciente antes de dar a adenosina – só para o caso!
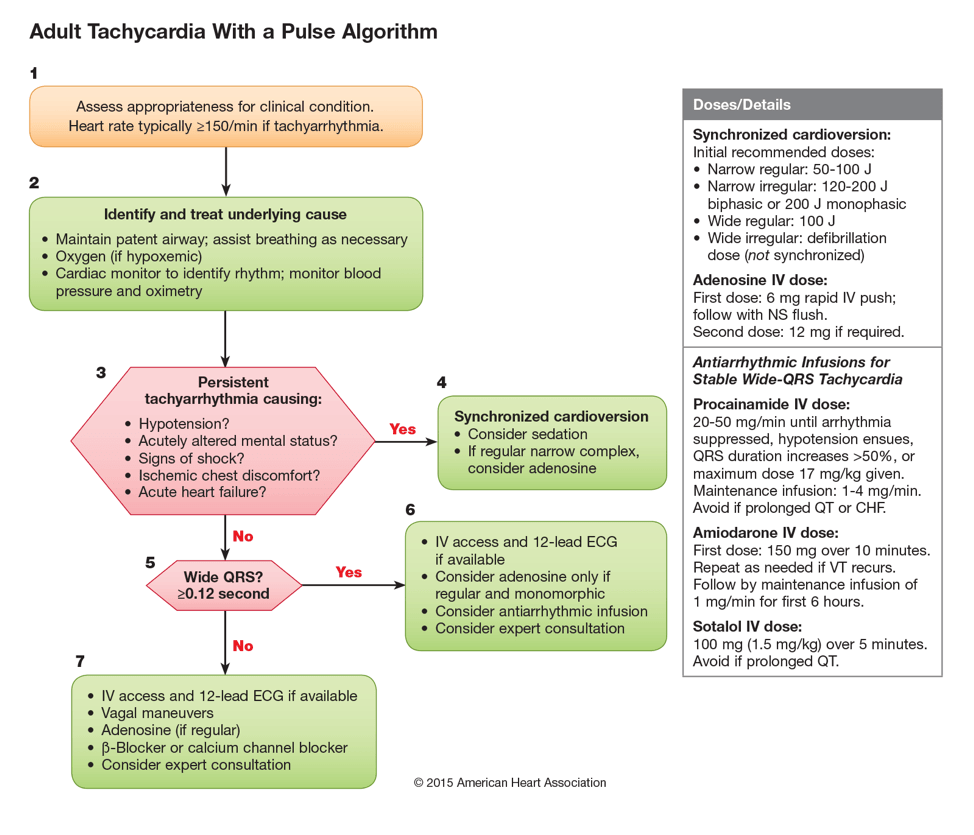
2015 Diretrizes da AHA sobre o tratamento da taquicardia3
Especificamente, as recomendações da AHA para o tratamento agudo da TVA ortodrómica incluem:4
- Recomendam-se manobras vagais (recomendação Classe I);
- Adenosina é benéfica (recomendação Classe I), mas a cardioversão elétrica deve estar disponível em caso de deterioração em fibrilação atrial com resposta ventricular rápida;
- A cardioversão sincronizada deve ser realizada para tratamento agudo em pacientes hemodinamicamente instáveis com TVA se as manobras vagais ou adenosina forem ineficazes ou inviáveis (recomendação Classe I);
- Carioversão sincronizada é recomendada para tratamento agudo em pacientes hemodinamicamente estáveis com TEV quando a terapia farmacológica for ineficaz ou contra-indicada (recomendação Classe I);
- Carioversão sincronizada deve ser realizada para tratamento agudo em pacientes hemodinamicamente instáveis com fibrilação atrial pré-excitada (recomendação Classe I);
- Procainamida butilida ou IV é benéfica para tratamento agudo em pacientes com fibrilação atrial pré-excitada que são hemodinamicamente estáveis (recomendação de Classe I);
- Diltiazem, verapamil ou betabloqueadores IV podem ser eficazes para tratamento agudo em pacientes com TEV ortodônmica que não têm pré-excitação no ECG de repouso durante o ritmo sinusal (recomendação de Classe IIa);
- IV betabloqueadores, diltiazem ou verapamil podem ser considerados para tratamento agudo em pacientes com TEV ortodrómica que tenham pré-excitação no ECG em repouso e não tenham respondido a outras terapias (recomendação de Classe IIb);
- Digoxina intravenosa, amiodarona intravenosa, beta bloqueadores intravenosos ou orais, diltiazem e verapamil são potencialmente prejudiciais para o tratamento agudo em pacientes com FA pré-excitado (recomendação Classe III)
Interessantemente, Adenocard (a marca do produto adenosina) lista especificamente a SVT associada à WPW como uma indicação para o seu uso.5
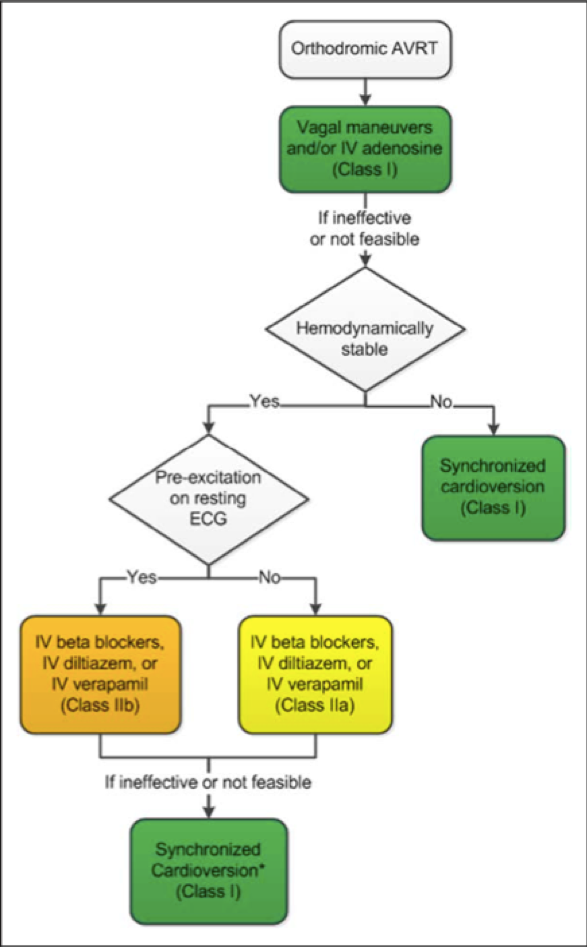
AHA algoritmo para o tratamento agudo de AVRT4 ortodrómico
É isso! Se você tiver alguma pergunta, pensamento, perspectivas alternativas ou pedidos para tópicos futuros, sinta-se livre para comentários abaixo ou me envie um e-mail para . Tenha em mente que, embora eu faça o meu melhor para publicar informações que sejam precisas em todo o Canadá, inevitavelmente haverá algumas diferenças regionais tanto no gerenciamento pré-hospitalar quanto no gerenciamento hospitalar de pacientes de emergência. Como paramédico e médico de emergência residente em Ontário, alguns posts podem ser um pouco centrados no Ontário, por isso, encorajo qualquer pessoa cujas experiências diferem das minhas a contribuir para a conversa comentando abaixo.
Clique aqui para mais artigos na série Sirens to Scrubs!
-
Mallet ML. Efeitos proarrítmicos da adenosina: uma revisão da literatura. Emergency Medicine Journal. Julho 2004:408-410. doi:10.1136/emj.2004.016048Biase L, Walsh E. Tratamento das arritmias sintomáticas associadas com a síndrome de Wolff-Parkinson-White. UpToDate. https://www.uptodate.com/contents/treatment-of-symptomatic-arrhythmias-associated-with-the-wolff-parkinson-white-syndrome. Publicado em 17 de setembro de 2018. Acessado em 23 de maio de 2019.Diretrizes Integradas para Ressuscitação Cardiopulmonar e Cuidados Cardiovasculares de Emergência baseadas na web – Parte 7: Suporte Cardiovascular Avançado para a Vida do Adulto. Associação Americana do Coração. https://eccguidelines.heart.org/. Publicado em 2015. Acessado em 23 de maio de 2019.Página RL, Joglar JA, Caldwell MA, et al. 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia. Circulação. Abril 2016. doi:10.1161/cir.0000000000000311Monografia de Produto Similar ao Cartão. Astellas Pharma Canada, Inc. https://www.astellas.ca/Uploads/pdf/2014-09-15-%20Adenocard%20PM%20-%20Approved.pdf. Publicado em 15 de agosto de 2014. Acessado em 23 de maio de 2019.
>
(Visitado 3.565 vezes, 7 visitas hoje)- Bio
- Posts mais recentes
Paula Sneath
>
Paula é um paramédico residente de Medicina de Emergência na Universidade McMaster e um paramédico de Cuidados Avançados em Ontário. Ela tem um forte interesse em melhorar o acesso à educação e recursos para paramédicos no Canadá e fomentar as relações entre os provedores de EM.– 1 ano atrásPois mais recentes de Paula Sneath (ver todos)
- Sirenes para Scrubs: COVID-19, uma desculpa para falar sobre controlo de infecções – 20 de Abril de 2020
- Sirenes para Esfregar: Febre-Fobia – 20 de Agosto de 2019
- CAEP FEI | GridlockED: Um Jogo de Medicina de Emergência e Ferramenta de Ensino – 28 de junho de 2019