Translational Biomedicine
Keywords
De ziekte van Winkler, Chondrodermatitis Nodularis helicis, carcinoom.
Lijst van afkortingen
Chondrodermatitis nodularis chronica helicis (CNCH)
Achtergronden
De ziekte van Winkler presenteert zich meestal als knobbeltjes van 3 tot 10 mm in de helix of anti helix. Wij doen verslag van een ongebruikelijke presentatie van de ziekte van Winkler als een grote nodulaire massa die uit de tragus komt en de uitwendige gehoorgang bijna afsluit (grootte ongeveer 1,5 x 2,0 cm).
Presentatie
Een 19-jarige patiënte meldde zich bij ons met een pijnlijke zwelling in het rechteroor, die 1 week aanhield. Aanvankelijk had het de grootte van een speldenknop en geleidelijk nam het toe tot de huidige grootte nadat het door patiënte zelf was getraumatiseerd.
Clinisch vertoonde de rechter pinna een koepelvormige stevige, roodgrijze massa van ongeveer 1,5×2,0 cm. (Figuur 1). Het oppervlak zag er schilferig uit, was gevoelig en bloedde niet bij palpatie. Het trommelvlies was niet zichtbaar omdat de massa de uitwendige gehoorgang volledig had afgesloten. Er was geen regionale lymfadenopathie.
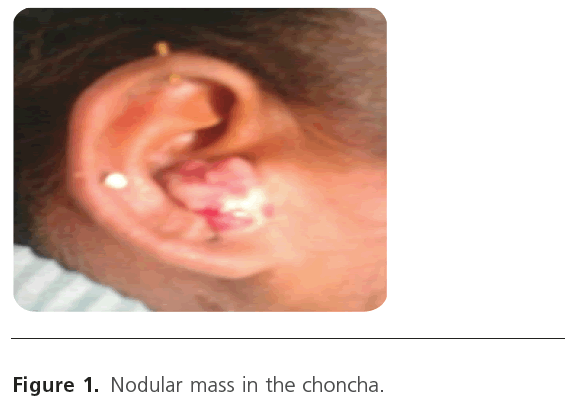
Figuur 1: Nodulaire massa in de choncha.
De laesie werd in-toto geëxcideerd onder plaatselijke verdoving; het onderliggende tragal-kraakbeen werd blootgelegd maar was intact. Er was een minimale bloeding tijdens de procedure en het ruwe gebied werd chemisch dichtgeschroeid. Het monster werd opgestuurd voor histopathologisch onderzoek. (Figuur 2).
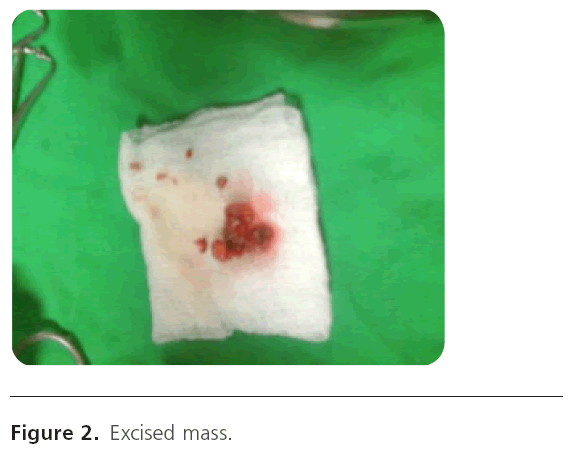
Figuur 2: weggesneden massa.
Diagnose
Histopathologisch onderzoek (Figuur 3 & 4), toont stukjes granulatieweefsel met prominente vasculaire proliferatie en dicht infiltraat van mononucleaire cellen vermengd met eosinofielen. Overliggend gelaagd plaveiselepitheel vertoont hperplastische veranderingen met acanthosis, papillomatosis en hyperkeratosis met foci van ulceraties en gerapporteerd als kenmerken van exuberant granulatieweefsel en gediagnosticeerd als Chondrodermatitis nodularis chronica helicis.
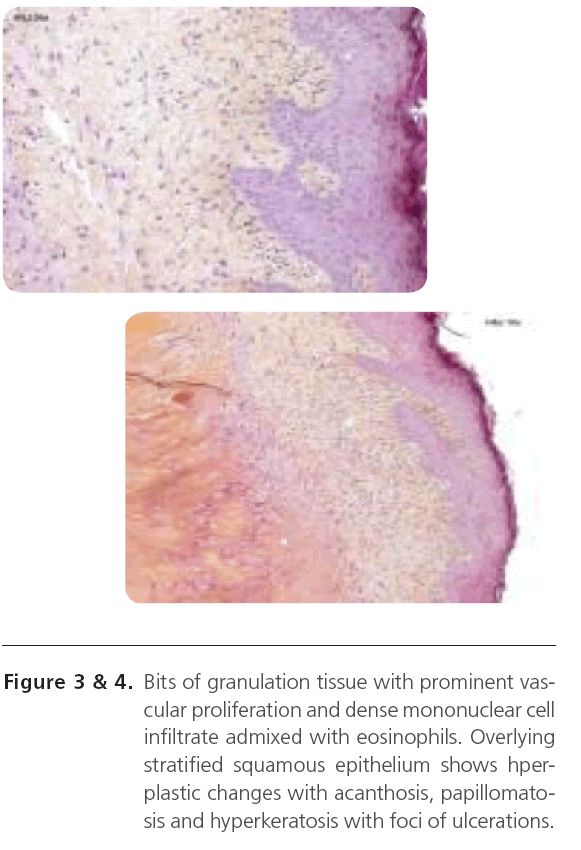
Figuur 3&4: Stukjes granulatieweefsel met opvallende vasculaire proliferatie en dicht infiltraat van mononucleaire cellen vermengd met eosinofielen. Het bovenliggende gelaagde plaveiselepitheel vertoont hperplastische veranderingen met acanthosis, papillomatosis en hyperkeratosis met foci van ulceraties.
Behandeling
De laesie werd in-toto geëxcideerd onder plaatselijke verdoving; het onderliggende tragal-kraakbeen kwam bloot te liggen maar was intact. Er was een minimale bloeding tijdens de ingreep en het ruwe gebied werd chemisch dichtgeschroeid.
Discussie
Chondrodermatitis nodularis chronica helicis (CNCH) beschrijft een ongewone, pijnlijke, inflammatoire nodule van het uitwendige oor.1-7 In de meeste gevallen gaat het om blanke mannen van middelbare leeftijd of ouder, die deze knobbeltjes aan de buitenrand van de helix hebben.1-4,7 Vrouwen en niet-blanken hebben af en toe laesies in andere gebieden dan de helix, zoals de antihelix of antitragus. Verschillende onderzoekers denken dat de laesies verband houden met trauma of zonneschade. De knobbels komen vaker voor aan het rechteroor, omdat wordt aangenomen dat dit de voorkeurszijde is om te rusten tijdens de slaap. Het ontbreken van een dikke, beschermende onderhuidse laag in de oorschelp kan het onderliggende kraakbeen blootstellen aan door druk veroorzaakte ischemie en beschadiging. Ondanks talrijke theorieën blijven de precieze oorzaak en pathogenese van CNCH onzeker. Er zijn geen betrouwbare cijfers over de incidentie of prevalentie, maar het is waarschijnlijk een veel voorkomende aandoening. Het wordt waarschijnlijk voornamelijk veroorzaakt door druk, gecombineerd met de anatomie van de pinna en zijn bloedvoorziening:
De initiële schade kan worden veroorzaakt door ontsteking, oedeem en necrose ten gevolge van trauma, koude, actinische schade of druk. De pinna heeft relatief weinig onderhuids weefsel voor isolatie en opvulling. Slechts kleine dermale bloedvaten voeden de epidermis, dermis, perichondrium en het kraakbeen. Deze kenmerken kunnen een adequate genezing verhinderen en leiden tot secundaire perichondritis. Mogelijk zijn ook perichondriale arteriolaire veranderingen betrokken.
Clinisch uiterlijk.
De knobbels van CNCH zien er meestal koepelvormig uit, stevig, roodachtig grijs, met een erythemateuze rand, en variëren van 3 tot 10 mm. Het oppervlak van de laesie is vaak bedekt met een schaal of korst over een onderliggende centrale depressie. Er kan ulceratie optreden en de laesie is meestal gevoelig, zelfs bij de geringste druk. De laesies blijven meestal bestaan en spontane remissie is zeldzaam. De laesies ontwikkelen geen maligniteit.
De laesies lijken vaak spontaan te ontstaan, en patiënten vertellen soms geen duidelijke geschiedenis van trauma. De knobbels veroorzaken vaak aanzienlijk ongemak, en patiënten zoeken vaak medisch advies als de pijn de slaap belemmert. Aan de hand van de karakteristieke lokalisatie, verschijningsvorm en pijn kan meestal de juiste diagnose worden gesteld. Histologisch onderzoek kan de diagnose ondersteunen, maar wordt vooral uitgevoerd om kanker uit te sluiten.
Histologisch vertonen de laesies vaak dermale ontsteking en fibrose geassocieerd met ofwel een centrale hyperkeratotische plug of ulceratie en korst. De ulcusmarges vertonen vaak hyperplasie, maar Hurwitz merkte op dat een derde van 84 laesies geen ulceratie vertoonde. Het kraakbeen onder de granulomateuze en fibrotische dermis is vaak verstoord, hemorrhagisch en zelfs necrotisch, hoewel het soms onbeschadigd kan lijken. Chondrodermatitis nodularis chronica helicis letsels kunnen beginnen als een perichondritis, die zich naar buiten uitbreidt en de huid aantast. Het is mogelijk dat ontstoken haarfollikels in de huid een centrale rol spelen in het pathologische proces.
Behandelingsopties.
Het ongebruikelijke karakter van CNCH en het hoge recidiefpercentage voor deze goedaardige aandoening heeft een grote verscheidenheid aan chirurgische en niet-chirurgische behandelingsopties opgeleverd.2, 6 Niet-chirurgische opties omvatten cryotherapie, lokale corticosteroïden, lokale antibiotische zalven, intralesionale collageeninjectie en intralesionale corticosteroïdeninjectie. Chirurgische opties worden over het algemeen beschouwd als de behandeling van keuze, en omvatten wigresectie van de huid en het kraakbeen met hechting sluiting; curettage en elektrocauterisatie; kooldioxide laser ablatie therapie; en excisie van de huidlaesie gevolgd door scalpelresectie, curettage, of elektrochirurgische behandeling van het onderliggende kraakbeen.
Dermatologen en KNO-chirurgen moeten mogelijk een biopsie van laesies van CNCH uitvoeren om de aanwezigheid van andere aandoeningen zoals kanker uit te sluiten. Een scheerbiopsie gevolgd door een behandeling van de wondbasis wordt vaak aanbevolen als een eerste diagnostische en therapeutische interventie. Zacht, necrotisch, onderliggend kraakbeen kan worden verwijderd door krachtige curettage. Rapporten van voor 1960 suggereren een recidief van deze techniek van meer dan 20%. Een meer agressieve behandeling van het onderliggende kraakbeen is ook uitgevoerd. Kromann et al rapporteerden een recidiefpercentage van 31% bij 142 patiënten die behandeld werden met curettage gevolgd door elektrodesiccatie (elektrochirurgische ablatie) van het onderliggende kraakbeen. Wij hebben deze patiënt met succes behandeld met een modificatie van de scheertechniek op de huid, gevolgd door cauterisatie van de basis met zilvernitraat.
Chirurgische excisie blijft het kenmerk van de therapie voor CNCH. Helaas komen recidieven vaak voor als niet alle ontstekingshaarden worden verwijderd. Zelfs wanneer het onderliggende kraakbeen wijd wordt weggesneden, ontstaan er bij 10% van de patiënten recidieven aan de randen van het weggesneden kraakbeen. De kraakbeenbeschadiging onder een nodule betreft meestal slechts 1 kraakbeenoppervlak, en sommige artsen pleiten voor een partiële excisieprocedure waarbij het kraakbeen wordt weggesneden, in plaats van een door-en-door taartvormige of wigvormige excisie van de oorschelp. Lawrence heeft ervoor gepleit om alleen het beschadigde kraakbeen te verwijderen en de huidflap over het weggesneden kraakbeen te sluiten. Lawrence heeft uitstekende cosmetische resultaten en genezing gemeld bij 34 (74%) van 46 patiënten.
Leerpunten/take home
– Chondrodermatitis nodularis chronica helicis is een ongewone dermatologische aandoening die zich bij de dermatoloog of KNO-arts kan presenteren als een pijnlijke nodule op het oor.
– Een goede identificatie van de laesie, en uitsluiting van een huidkanker van de oorschelp, maakt een goede behandeling mogelijk.
– De dermatoloog kan aanvankelijk topische of injectietherapie proberen, maar chirurgische therapie is meestal vereist.
– Verschillende vrij eenvoudige excisieprocedures kunnen worden uitgevoerd om de pijnlijke knobbel te verwijderen, maar aanvullende behandeling van het onderliggende zieke kraakbeen zal de hoogste genezingspercentages opleveren.
Acknowledgments
MVJ Medical College and research Hospital, Bangalore.
- Wade TR (1979) Chondrodermatitis nodularis chronica helicis: a review with emphasis on steroid therapy. Cutis 24:406-409.
- Habif TP (1996) Clinical Dermatology: A Colour Guide to Diagnosis and Therapy. 3rd ed. St Louis, Mosby: 643.
- Hurwitz RM (1987) Painful papule of the ear: a follicular disorder. J Dermatol Surg Oncol; 13:270-274.
- Greenbaum SS (1991) The treatment of chondrodermatitis nodularis chronica helicis with injectable collagen. Int J Dermatol; 30:291-294.
- Coldiron BM (1991) The surgical management of chondrodermatitis nodularis chronica helicis. J Dermatol Surg Oncol; 17:902-904.
- Munnoch DA, Herbert KJ, Morris AM. (1996) Chondrodermatitis nodularis chronica helicis et antihelicis. Br J Plast Surg.; 49:473-476.
- Long D, Maloney ME (1996) Chirurgische parel: chirurgisch schaven bij de behandeling van chondrodermatitis nodularis chronica helicis van de antihelix. J Am Acad Dermatol; 18:761-762.
- Kromann N, Hoyer H, Reymann F (1983) Chondrodermatitis nodularis chronica helicis behandeld met curettage en electrocauterisatie: follow-up van een 15-jarig materiaal. Acta Derm (Stockh); 63:85-87.
- Sinclair P (1996) Excisietechniek voor chondrodermatitis nodularis helicis. Australas J Dermatol; 37:61.
- Beck MH. (1985) Behandeling van chondrodermatitis nodularis helicis en conventionele wijsheid? Br J Dermatol; 113:504-505.
- Karam F, Bauman T (1988) Carbon dioxide laser treatment for chondrodermatitis nodularis chronica helicis. Ear Nose Throat J; 67:757-763.
- Kitchens GG (1989) Auricular wedge resection and reconstruction. Ear Nose Throat J; 68:673-683.
- Lawrence CM (1991) The treatment of Chondrodermatitis nodularis with cartilage removal alone. Arch Dermatol; 127:530-535.