Het ‘slappe-blanke-jongens-syndroom’: hoe raciale vooroordelen binnensluipen in de neonatale zorg
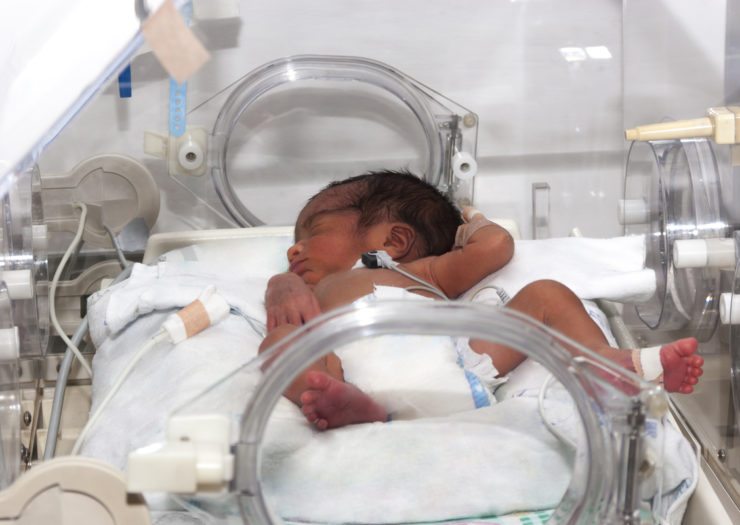
Op Valentijnsdag 2013 kreeg ik 24 weken na mijn tweelingzwangerschap weeën. Ik maakte me meer zorgen over de rammelende auto die me naar het ziekenhuis bracht, een instelling die ik had uitgekozen vanwege de reputatie van zijn neonatale intensive care-afdeling (NICU), dan over de vraag of het ziekenhuispersoneel mij en mijn zoons anders zou behandelen omdat we zwart zijn. Maar twee recente studies tonen aan dat ik voorzichtiger had moeten zijn.
Onderzoek in het septembernummer van Pediatrics stelde vast dat de raciale achtergrond van een zuigeling van invloed kan zijn op de behandeling die hij of zij krijgt in de NICU. Onderzoekers van de Stanford University School of Medicine analyseerden meer dan 18.600 ziekenhuisdossiers van in Californië geboren baby’s met een zeer laag geboortegewicht (3,3 pond of minder). Om de prestaties en de ongelijkheid in de zorg te meten, gaven de onderzoekers een score aan de hand van de vraag of de patiënt zorg kreeg volgens de standaard medische praktijken en resultaten. De scores gaven aan dat Latino baby’s en baby’s met “andere” etniciteit het slechtst werden behandeld. Ziekenhuizen met de beste resultaten behandelden blanke patiënten beter, terwijl zwarten betere zorg kregen in NICU’s van slechtere kwaliteit.
De medische beroepsgroep reageert in het algemeen anders op gekleurde patiënten dan op blanken. De veronderstelling dat zwarte mensen minder fysieke pijn voelen, medische experimenten uitgevoerd op slaven, en immigranten die medische zorg wordt geweigerd of gedeporteerd terwijl ze nog in een ziekenhuisbed liggen, zijn slechts een paar voorbeelden van hoe raciale vooroordelen zich hebben afgespeeld binnen medische arena’s.
Dezelfde raciale vooroordelen worden vervolgens overgedragen op baby’s. Dr. Jochen Profit, universitair hoofddocent kindergeneeskunde en hoofdauteur van de studie, zei: “Er is een lange geschiedenis van ongelijkheid in de gezondheidszorg, en onze studie toont aan dat de NICU echt niet anders is. Onbewuste sociale vooroordelen die we allemaal hebben, kunnen hun weg vinden naar de NICU.”
Seks. Abortus. Ouderschap. Macht.
Het laatste nieuws, rechtstreeks in uw inbox.
SUBSCRIBE
Sommige van deze vooroordelen zijn gebaseerd op feiten. Volgens de March of Dimes lopen zwarte vrouwen een groter risico om te vroeg te bevallen. Bijna 17 procent van de zwarte baby’s die elk jaar in de Verenigde Staten worden geboren, wordt te vroeg geboren. Maar statistisch gezien hebben zwarte vrouwelijke baby’s meer dan twee keer zoveel kans om te vroeg geboren te worden dan blanke mannelijke baby’s. Mannelijke baby’s hebben meestal ernstiger aandoeningen aan de luchtwegen; daarom zullen vrouwelijke premature baby’s van welk ras dan ook het buiten de baarmoeder waarschijnlijk beter doen dan hun etnische mannelijke tegenhanger. Zwarte vrouwelijke baby’s doen het echter beter dan elke andere groep van te vroeg geboren baby’s.
Hoewel de statistieken de overtuiging ondersteunen dat te vroeg geboren zwarte baby’s het in de meeste gevallen beter zullen doen dan blanke baby’s, is het geen garantie voor positieve gezondheidsresultaten. Toch is de agressiviteit in de behandeling van overlevende te vroeg geboren gekleurde baby’s evenredig met deze veronderstellingen. Volgens de Stanford-studie kregen zwarte baby’s minder steroïdentherapie voor de ontwikkeling van de longen; werden ze niet tijdig onderzocht op retinopathie van prematuriteit, een ziekte die de abnormale groei van bloedvaten in het oog veroorzaakt; kregen ze niet zo vaak moedermelk en ontwikkelden ze meer infecties als gevolg van onzorgvuldige behandeling in het ziekenhuis dan blanken, Latino’s of Aziaten.
De redenen voor deze resultaten zijn gecompliceerd: Bij het samenstellen van de resultaten werd geen rekening gehouden met alomtegenwoordige ziekenhuisproblemen, individuele ziekenhuispraktijken en regionale en sociaal-economische demografische gegevens.
De studie houdt ook geen rekening met anekdotische reacties op de zorg, zoals de onofficiële diagnose van het “wimpy white boy syndrome” (WWBS) dat in veel ziekenhuizen in de VS wordt gebruikt.
Dr. David G. Oelberg, een neonatoloog van het Children’s Hospital of The King’s Daughters in Norfolk, Virginia, definieert deze aandoening in zijn hoofdartikel over neonatale intensive care als “een blanke jongen met een aangepaste zwangerschapsduur van 35-40 weken die er niet in slaagt de ontwikkelingspunten te bereiken van het spenen naar een open wieg en/of die niet al zijn orale voedingen neemt zoals verwacht”. Meestal zal het NICU-personeel een baby met WWBS “diagnosticeren” als hij er niet in slaagt te verbeteren in afwezigheid van andere duidelijke medische aandoeningen.
“Het is een gemakkelijke manier om te verklaren waarom blanke baby’s het niet zo goed doen,” zei Georgia Lee, een voormalig NICU-gediplomeerd master maatschappelijk werker. Ze beschreef de term als een containerbegrip, maar merkte op dat artsen dit anekdotische fenomeen – een fenomeen dat niet wordt erkend als een werkelijke medische aandoening – niet zouden moeten gebruiken om in de plaats te komen van werkelijke diagnostische procedures. “Ik heb niet het gevoel dat onze artsen het zo zouden wegverklaren en vervolgens geen test zouden doen.”
Maar dat is in wezen wat er gebeurde met de zoon van Melody Schreiber, een inwoner van Springfield, Virginia.
Schreiber’s zoon, geboren met 29 weken, werd onofficieel gediagnosticeerd met WWBS. “Hij deed het aanvankelijk heel goed. Zijn APGAR-score was geweldig. Hij zag er geweldig uit. Ze zeiden dat hij matig premature longen had, maar verder deed hij het goed.” Een week na het verblijf van haar zoon ontdekten artsen een gaatje in zijn hart, maar benadrukten dat ze zich meer zorgen moesten maken over zijn prematuriteit.
Rond 34 weken begon de toestand van haar zoon af te nemen: Hij kon geen borstvoeding meer geven en werd overgeplaatst naar een meer kritische afdeling van de NICU en aan de zuurstof gelegd. Schreiber kreeg geen antwoord op de vraag waarom.
Toen ze haar zorgen uitte, werden de artsen defensief. “Toen begonnen ze te zeggen: ‘Blanke mannen rijpen het langzaamst.'” Ze vond de term ‘slappe blanke jongen’ toen wel grappig. Maar toen hij met 35 weken nog steeds geen flesje kon krijgen, was het grapje niet meer leuk. Rond 38 weken vroeg een verpleegster haar zoon om een andere cardioloog te bezoeken, die bevestigde dat het onbehandelde gat in zijn hart een ernstiger probleem was en een deel van de vertragingen veroorzaakte.
Waarom dacht Schreiber dat het zo lang duurde voordat het ziekenhuis dit doorhad?
“Absoluut, ik denk dat het kwam omdat hij blank was.” De verpleegsters in het ziekenhuis behandelden haar zoon zo gunstig, dat Schreiber paranoïde begon te worden. “Ze willen niet dat hij beter wordt. Ze willen hem daar voor altijd houden,” zei ze tegen haar man. “Het begon echt te voelen alsof ze niet openhartig waren.”
De vraag is of WWBS een legitieme medische zorg is of een vorm van gerechtvaardigde vooringenomenheid die ervoor zorgt dat blanke baby’s andere zorg krijgen. Baby’s met WWBS die niet goed presteren in termen van gezondheidsindicatoren krijgen meer zorg, wat niet garandeert dat ze zullen verbeteren. Van zwarte premature baby’s wordt gedacht dat ze het gemakkelijker hebben in de NICU als gevolg van andere raciale gegevens en daarom minder zorg krijgen, wat mogelijk gevolgen kan hebben op lange termijn.
Maar er zijn ook verschillende definities van de term “zorg”. Er is de medische definitie: het uitvoeren van diagnostische tests, het toedienen van medicijnen, en andere procedures om ervoor te zorgen dat een premature baby overleeft. Vergelijk dat eens met de empathische vorm van zorg die gegeven wordt tijdens voedingen, het verschonen van luiers, het voorlezen van baby’s in couveuses, of het vasthouden of kalmeren van baby’s als ze van streek zijn. Hoewel Schreiber’s zoon misschien geen perfecte medische zorg heeft ontvangen als gevolg van raciale vooroordelen, zorgden diezelfde vooroordelen ervoor dat hij wel voldoende verzorgende zorg kreeg.
Waar de Stanford-studie nadenkt over de definitie die is gekoppeld aan standaard medische behandeling, onthulde een eind 2016 uitgevoerd onderzoek naar oudertevredenheid gedaan in het Children’s Hospital of Philadelphia zorgen over de verzorgende, meer empathische standaard die aan NICU-patiënten wordt verstrekt. Volgens dat onderzoek waren “zwarte ouders het meest ontevreden over de manier waarop verpleegkundigen hen ondersteunden, ze wilden meelevende en respectvolle communicatie en verpleegkundigen die aandacht hadden voor hun kinderen.” Aan de andere kant uitten blanke ouders hun ontevredenheid over een gebrek aan voorlichting over de voortgang van hun kind en inconsistenties in het verplegend personeel en de administratie.
Zwangere moeders van kleur worden vaak racistisch geprofileerd vanaf het moment dat ze in het ziekenhuis aankomen. Lorna Harris uit Bryans Road, Maryland, zei dat het ziekenhuis in Washington, D.C., waar haar dochter werd opgenomen nadat ze met 22 weken te vroeg was bevallen, haar slecht behandelde. Het personeel twijfelde aan haar bekwaamheid en haar vermogen om de ziekenhuisrekeningen te betalen, en vroeg haar of ze wist hoe duur het voor haar zou zijn om haar baby te houden. Harris moest ingrijpen. “Toen men eenmaal tot de conclusie was gekomen … dat deze vrouw waardigheid heeft, ze heeft trots, ze heeft een gezin en ze komt ergens vandaan”, begon het ziekenhuis haar dochter met meer respect te behandelen.
Preemiemoeder Bonita Huggins uit Abington, Pennsylvania, merkte dat het ziekenhuispersoneel haar tweeling anders begon te behandelen toen zij en haar man zich buiten de verwachte normen voor zwarte ouders gedroegen.
“We waren er elke dag. We waren attent. Ik was aan het kolven. We deden de kangoeroezorg. We deden ‘alle dingen die we geacht werden te doen’. Ik realiseer me dat dat ons voorrecht was en er waren veel ouders, vooral zwarte ouders, waarbij je hun baby’s daar zag zitten en niemand die hen aandacht gaf.”
Schreiber merkte ook dat het personeel bevooroordeelde conclusies trok over ouders die niet zo aanwezig waren. “Ik hoorde ze praten over moeders die niet kwamen opdagen: Spaanse vrouwen hebben zoveel baby’s dat het ze niet kan schelen of een van hen in het ziekenhuis is.””
“Ik had het gevoel dat ik serieuzer werd genomen omdat ik als blank werd gezien,” zei Abigail Noonan, een biraciale moeder van een tweeling die met 24 weken werd geboren in Fort Lauderdale, Florida. “En ik voelde dat, omdat ik serieuzer werd genomen, er meer aandacht aan hem werd besteed. Omdat de artsen naar me luisterden en met me kwamen praten, werd er meer voor hem gezorgd. Ik raakte bevriend met veel van de verpleegsters, en ik weet niet of het een zwart of wit ding is, ik weet gewoon dat ze meer aandacht aan mij besteedden dan aan de andere moeders daar.”
Alle ouders met wie ik sprak, uitten hetzelfde gevoel: De behandeling die hun familie kreeg, was meer indicatief voor hun sociaaleconomische status en hun vermogen om vrij te nemen van werk en aanwezig te zijn in de NICU dan hun ras. Economische klasse loopt echter over het algemeen parallel met ras, waardoor gekleurde baby’s vaak zonder toezicht en zonder verzorging in de NICU-setting blijven.
Over de andere zwarte ouders die ze in de NICU tegenkwam, zei Huggins: “Ik leerde sommigen van hen kennen. Een koppel had geen vervoer en woonde niet bepaald in de buurt. De ouders moesten terug naar hun werk. Er was altijd een reden voor. Een goede meerderheid van de blanke ouders, zag je daar elke dag. Wij werden dat stel, waarvan je weet: ‘Ze zijn anders.'””
“Ik denk aan die vader die elke avond binnenkwam na een dienst als kapper,” zei Noonan. “Zijn zoon was daar al een lange tijd, was duidelijk erg ziek. Hij kwam daar elke avond, nam zijn zoon mee naar buiten, hield hem vast. Zijn zoon had niets; er waren geen dekens of speelgoed, alleen de ziekenhuisspullen. Er kwam nooit iemand om met hem te praten.
“Hij was duidelijk aanhankelijk. Hij was duidelijk uitgeput en deed erg zijn best in deze vreselijke situatie. Een jonge zwarte man, en ik zag nooit verpleegsters of dokters bij hem. En ik had het gevoel dat er veel van dat soort gevallen waren, waar de ouders die niet zo gelukkig waren als ik en er niet altijd konden zijn. Als ze er waren, waren ze altijd alleen.”
Raciale vooroordelen in de NICU kunnen schadelijk zijn voor alle baby’s, of het zich nu manifesteert in een gebrek aan dringende medische zorg, genegenheid voor baby’s die kunnen gedijen bij menselijke aanraking, of steun voor gestreste ouders of verzorgers. Ziekenhuizen moeten zich ervan bewust zijn dat ze niet alleen de zuigelingen behandelen, maar ook de ouders.
Topics and Tags:
Black Maternal Health, Kinderen, Ziekenhuizen, Zuigelingensterfte, Zwangerschap en bevalling, Neonatale zorg, Ouderschap, Vroeggeboorte, Ras, Ras en raciale rechtvaardigheid, raciale vooroordelen, raciale rechtvaardigheid