Wolff-Parkinson-White Syndrome患者の心不全|Revista Española de Cardiología
編集部へ
41歳の患者がWolff-Parkinson-White(WPW)症候群に関連して副道(AP)のアブレーションのために当センターに紹介されました。 患者は無症状であったが,9年前の定期検査でWPWと診断された。 この入院の3年前から、彼女は短いエピソードを言及するようになった(図1A)。 心エコー図と磁気共鳴画像(MRI)の両方で、自由壁と比較して中隔の早期活性化と軽度の駆出率低下(48%)を伴う顕著な心室内同期不全を示した
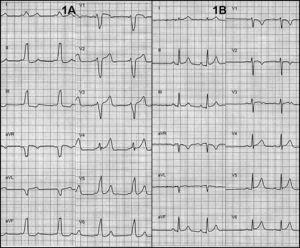
図1. A:心電図では左脚ブロックの古典的パターンを示唆する右前中隔経路による前駆動のパターンが認められた。 B:アブレーション後の心電図正常化
アブレーション後も無症状であった。 アブレーション後の心電図は厳密には正常であった(図1B)。 アブレーション後3ヶ月の時点で機能分類は正常であった。 アブレーション4カ月後のMRIでは駆出率が正常化(63%)し,非同期性が消失した(図2)。<2014><1042><1042><6531><2636><2636><3407>図2. 左:左心室の遠心性画像。右中隔アクセサリー経路による活性化のために、二次的に明らかな逆説的中隔運動(矢印)が認められる。 右:アブレーション後の駆出率の正常化
右室充満性副交流路を有する患者では、早期の中隔活性化による心室内同期不全とその後の収縮機能障害が比較的頻繁に起こることが報告されている(最大50%の患者で)1。また、いくつかの前向き研究では、左室の機能障害が長期的にその拡大をもたらすことが強調されてきた2。 これらの患者では、一般に発作性頻拍に続発する動悸の存在により早期にアブレーションが行われ、心不全症状が現れる前に起こることがあるため、非同期の発生率と心室機能障害および心筋拡張への進行は過小評価されている可能性があります1。 そのため、動悸が起こる前でも右中隔APアブレーションを行うことが示唆されています3
画像診断では心室の成長が見られず、頻脈のエピソードが短いことからこの患者の診断は考えにくいため、頻脈性心筋症の除外は妥当と思われます4.複数の研究で、WPW症候群患者の心室壁運動における異常が示されています。 5, 6 左側の経路は後壁に早期の前方運動をもたらし、右中隔のAPはLBBB患者で記述されたものと同様の運動異常を示すことがある。
最近の研究では3、右または左自由壁APの患者と比較して右中隔AP患者では収縮機能の著しい減少が観察された。 7
この症例は,右前中隔APによる心室前駆動が,LBBBの影響と同様に,左室機能障害と心室内非同期により,二次的に心不全を引き起こす可能性を示している. APのアブレーションにより心不全の症状が改善し,心筋収縮力が正常化した
.