Nevo blanco en esponja
Por NANCY W. BURKHART, BSDH, EdD
El nevo blanco en esponja es un componente de un grupo de enfermedades hereditarias que producen un aspecto blanco, bilateral y queratinizado que aparece típicamente en la mucosa bucal. El término utilizado para este tipo de lesión inducida genéticamente dentro de la familia de las lesiones blancas es genoqueratosis. El nevo blanco esponjoso (WSN) es una enfermedad autosómica dominante que está causada por la mutación de ciertos genes de queratina.
La queratina es la proteína estructural de las células epiteliales. Existe un defecto en la queratinización normal (queratina 4 y queratina 13) que se expresa en los queratinocitos suprabasales de la mucosa bucal, nasal, esofágica y del tejido anogenital. El trastorno también se conoce comúnmente como displasia mucosa familiar de pliegues blancos, leucoqueratosis hereditaria, leucoedema exfoliativo y como enfermedad de Cannon (descrita en 1909 por Hyde y bautizada en 1935 por A. B. Cannon).
Aunque el diagnóstico suele darse en la infancia, los pacientes pueden presentar una forma más leve en sus primeros años, y el trastorno puede diagnosticarse en el adulto mucho más tarde. Aunque es poco frecuente, ya que se da en menos de 1 de cada 200.000 personas, en los últimos años las familias son más conscientes del vínculo genético con la NMS. Con la mejora de los historiales médicos pediátricos, el factor genético suele reconocerse en una fase temprana de la vida.
Aspecto clínico: El paciente mostrará pesadas placas blancas principalmente en la mucosa bucal y labial que son asintomáticas. Las placas blancas también pueden aparecer en el suelo de la boca, en la lengua y en la mucosa alveolar, y raramente en el paladar. El tejido pesado y engrosado puede comprometer la masticación. Pueden verse afectadas zonas menos comunes como la mucosa nasal, esofágica, laríngea y anogenital.
Cuando se observa al microscopio, el tejido presenta acantosis o un fuerte engrosamiento de la capa de células espinosas del epitelio. Esto favorece el aspecto blanco y grueso que es muy característico de la NMS. Otra característica observada es el aclaramiento citoplasmático de las células epiteliales que un patólogo reconocerá.
Diagnóstico diferencial: El clínico descartaría inicialmente:
– Leucoplasia
– Leucoedema
– Liquen plano
– Daños en el tejido relacionados con el tabaco, como el tabaco de escupir y el betel quid
– Quemaduras químicas y quemaduras relacionadas con la temperatura
– Candidiasis confirmada mediante cultivo (con Candida albicans, el clínico puede limpiar la placa blanca del tejido, pero la NMS no se limpia con una gasa)
– Morsicatio buccarum (interrogar cuidadosamente al paciente sobre este hábito)
– Disqueratosis intraepitelial benigna hereditaria (síndrome de Witkop-von Sallman)
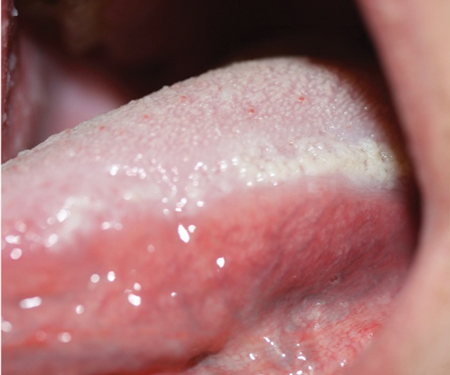
Nevus de esponja blanca. Cortesía de Doron Aframian, DMD, PhD.
Otras lesiones blancas que pueden descartarse después de una revisión exhaustiva de los antecedentes de salud incluirían la queratosis por tabaquismo y la fibrosis submucosa oral. Dado que ambas están relacionadas con el tabaco, un interrogatorio cuidadoso del paciente debería determinar si estos hábitos estarían en la parte superior de su lista diferencial.
Aunque las consideraciones enumeradas anteriormente son probablemente las más lógicas, el cáncer oral nunca debe descartarse hasta que se demuestre lo contrario. Siempre es necesario realizar una biopsia en los casos no confirmados para descartar la malignidad y otros trastornos mencionados anteriormente.
Perspectiva de la medicina oral: Cuando se realiza un diagnóstico definitivo de la NMS, el pronóstico es excelente y no es necesario ningún otro tratamiento para las lesiones orales. Se puede intervenir si el tejido está tan engrosado o es tan denso que empieza a afectar a la masticación del paciente.

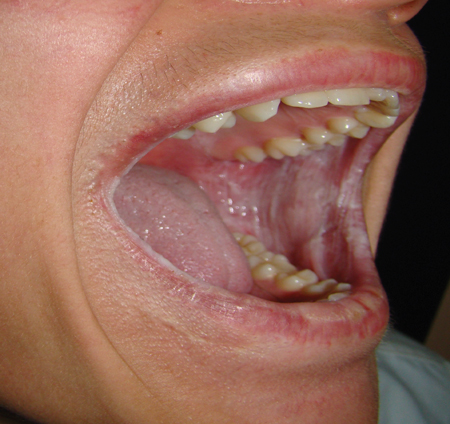
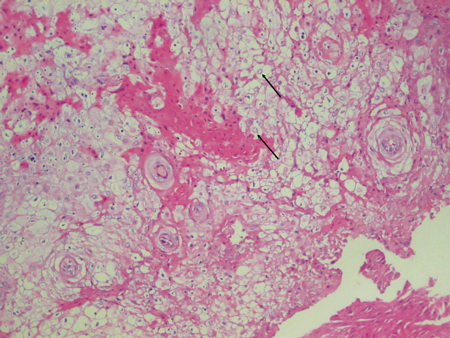
Imágenes cortesía de Murat Songu, MD, departamento de otorrinolaringología, Dr. Behcet Uz Children’s Hospital en Izmir, Turquía.
Algunos de los tratamientos reportados dentro de la literatura que han mostrado mejoría en algunos pacientes son varias vitaminas, antihistamínicos, enjuagues bucales de clorhexidina, algunos antibióticos y nistatina. Sin embargo, estos resultados han sido muy limitados y sólo han sido beneficiosos para determinados pacientes. Algunos investigadores creen que la alteración de los tejidos hace que los hongos y las bacterias sean más persistentes y se alojen en ellos.
Entonces, si la afección es totalmente benigna, ¿por qué debería preocuparse el profesional de la odontología por el aspecto clínico del nevo blanco esponjoso? La afección a menudo se diagnostica erróneamente, lo que conduce a un tratamiento innecesario.
En algunos pacientes, el diagnóstico erróneo conduce a una cirugía innecesaria. Los niños han recibido tratamiento para la candidiasis con medicamentos antifúngicos para tratar las placas blancas. Cuando las zonas no remiten, se suelen realizar más pruebas y finalmente se descubre que se trata de un nevus blanco esponjoso. En la bibliografía se comentan casos de adultos mayores, y es posible que estos pacientes no sepan que las placas blancas son un nevus blanco esponjoso. En el caso de los adultos, a menudo se quejan de los problemas estéticos relacionados con el aspecto de la lengua, los labios u otros tejidos orales que son visibles para los demás. También se informa de una alteración de la textura de los tejidos, ya que el grosor puede aumentar con el tiempo.
Dado que la NMS suele diagnosticarse en la infancia, el clínico puede ni siquiera considerar que el paciente adulto pueda estar mostrando signos de NMS. Una historia clínica detallada, el conocimiento de las posibles etiologías y la capacidad de escuchar atentamente ayudarán al profesional a tomar las medidas correctas.
Como siempre, siga haciendo buenas preguntas y escuche siempre a sus pacientes. RDH
1. DeLong L, Burkhart NW. Patología general y oral para el higienista dental. 2nd Ed. 2013; Wolters Kluwer Health:Lippincott Williams & Wilkins, Baltimore.
2. Dadlani C, Mengden S, Kerr AR. (2008) White sponge nevus. Dermatology Online Journal, 14(5). Recuperado de: http://escholarship.org/uc/item/768308n1
3. Pinto A, Haberland CM, Baker S. Dent Clin North Am 58(20: (2014) 437-453.
4. Songu M, Adibelli H, Diniz G. (2012), White sponge nevus: Clinical suspicion and diagnosis. Dermatología pediátrica, 29(4): 495-497. doi: 10.1111/j.1525-1470.2011.01414.x
5. Vucicevic-Boras V, Cekic-Arambasin A, Bosnjak A. White Sponge Nevus. Acta Stomat Croat: Case Report 2001;291-292.
NANCY W. BURKHART, BSDH, EdD, es profesora adjunta del departamento de periodoncia del Baylor College of Dentistry y del Texas A & M Health Science Center, Dallas. La Dra. Burkhart es fundadora y copresentadora del Grupo internacional de apoyo al liquen plano oral (http://bcdwp.web.tamhsc.edu/iolpdallas/) y coautora de Patología general y oral para el higienista dental. Fue ganadora del premio Crest/ADHA 2006. Es Mentora de Distinción 2012 a través de Philips Oral Healthcare y PennWell Corp. Su sitio web para seminarios sobre enfermedades de la mucosa, cáncer oral y temas de patología oral es www.nancywburkhart.com. Se puede contactar con ella en [email protected].